
 Umelá inseminácia alebo umelá inseminácia je jednou z metód technológií asistovanej reprodukcie, ktoré pomáhajú ženám otehotnieť, ak má sexuálny partner okolnosti, ktoré bránia počatiu. Podstata technológie spočíva v zavedení cudzieho genitálneho traktu z cudzích genetických materiálov (spermií) bez pohlavného styku.
Umelá inseminácia alebo umelá inseminácia je jednou z metód technológií asistovanej reprodukcie, ktoré pomáhajú ženám otehotnieť, ak má sexuálny partner okolnosti, ktoré bránia počatiu. Podstata technológie spočíva v zavedení cudzieho genitálneho traktu z cudzích genetických materiálov (spermií) bez pohlavného styku.
Počas IVF sa oplodnenie vajíčka spermiami uskutočňuje in vitro, to znamená "in vitro" a umelé oplodnenie len zvyšuje šance ženy počať po tom, ako sa ejakulát zavedie priamo do cervikálneho kanála alebo do maternicovej dutiny.
Po prvýkrát vykonalo umelé oplodnenie taliansky vedec koncom 18. storočia, ktorý ako experiment vykonal postup inseminácie psa. V Rusku po prvýkrát vykonalo umelé oplodnenie ženy Shorokhovou A. A., táto metóda sa rozšírila v 50-tych a 60-tych rokoch.
V Ruskej federácii je vykonávanie umelého oplodnenia regulované Min. Zdravie č. 107 z 08/30/12, v ktorom sa uvádza postup používania asistovaných reprodukčných technológií a kontraindikácie ich použitia.
Umelé podmienky inseminácie
 Postup umelého oplodnenia sa vykonáva v peri-ovulačnom období niekoľkokrát počas jedného prirodzeného menštruačného cyklu, čo zvyšuje jeho účinnosť. AI sa uskutočňuje deň pred očakávanou ovuláciou, v deň ovulácie a deň po uvoľnení vajíčka z folikulu.
Postup umelého oplodnenia sa vykonáva v peri-ovulačnom období niekoľkokrát počas jedného prirodzeného menštruačného cyklu, čo zvyšuje jeho účinnosť. AI sa uskutočňuje deň pred očakávanou ovuláciou, v deň ovulácie a deň po uvoľnení vajíčka z folikulu.
Často sa AI uskutočňuje po predchádzajúcej stimulácii ovulácie folikulom stimulujúcim hormónom alebo antiestrogénom.. V procese prípravy na umelú insemináciu sa spermie podrobí špeciálnemu ošetreniu, po ktorom sa rozlišujú najaktívnejšie a životaschopnejšie spermie.
Indikácie, kontraindikácie pre umelú insemináciu
Umelá inseminácia sa vykonáva v týchto situáciách:
- vaginizmus;
- cervikálny zápal;
- erektilná dysfunkcia v sexuálnom partnerovi;
- zúženina krčka maternice;
- malformácie maternice;
- imunologická neplodnosť (produkcia protilátok, ktoré ničia spermie);
- hypoestrogénnosť (silný hlien krčka maternice, ktorý bráni prenikaniu spermií do dutiny maternice);
- idiopatická neplodnosť;
- azoospermia;
- zaťažená dedičnosť od svojho manžela;
- subfertilné spermie;
- Infekcia HIV v sexuálnom partnerovi;
- žena, ktorá nemá žiadneho sexuálneho partnera;
- nezlučiteľnosť partnerov faktora Rhesus (riziko vzniku konfliktu Rh počas tehotenstva).
Vykonávanie postupu umelého oplodnenia je kontraindikované za prítomnosti:
- somatické, duševné ochorenie ženy, u ktorej je tehotenstvo kontraindikované;
- hrubé abnormality vývoja maternice spojené s nemožnosťou preniesť tehotenstvo;
- nádory, ovariálne cysty;
- akejkoľvek malignity;
- akútna alebo exacerbácia chronickej infekcie;
- obštrukcia vajíčkovodov;
- ťažká adenomyóza;
- neprítomnosť vajcovodov, vaječníkov alebo maternice;
- Akinospermia (stuhnutosť spermií) u sexuálneho partnera (prednostne IVF).
Rozhodnutie vykonať umelú insemináciu u pacienta s jednou vadu alebo čiastočnou tubulárnou obštrukciou sa robí individuálne, berúc do úvahy stupeň obštrukcie a pravdepodobnosť oplodnenia.
výcvik
Príprava na postup sa týka oboch partnerov a zahŕňa okrem nevyhnutného vyšetrenia aj dodržiavanie odporúčaní v štádiu plánovania tehotenstva (posilnenie imunity, dodržiavanie zdravého výživy a životného štýlu, príjem vitamínov atď.). Štádiá prípravy na umelé oplodnenie zahŕňajú odborné poradenstvo, inštrumentálne a laboratórne testovanie, spracovanie spermií.
Požadované špecialisti
Sexuálni partneri by mali navštíviť týchto špecialistov:
- terapeut pre korekciu chronických ochorení;
- gynekológ určiť gynekologickú patológiu;
- andrológ pre diagnostiku porúch reprodukčného systému u mužov;
- urológ vylúčiť urologické ochorenia;
- mamológ na zistenie patológie prsníka;
- endokrinológov, aby sa vylúčila endokrinopatia.
V prípade potreby sú manželia poverení konzultovať s kardiológa, onkológom a ďalšími špecialistami..
Ďalšie metódy
Ďalšie prehliadky zahŕňajú absolvovanie testov a prechod na inštrumentálnu diagnostiku:
- KLA, OAM (obaja partneri);
- biochémia krvi (pre pacientov);
- zrážanie krvi (ženy);
- infekcie pohlavných orgánov (obaja manželia);
- krv na syfilis, infekciu HIV, hepatitídu (manželský pár);
- Faktor Rh, krvný typ (pre mužov a ženy);
- spermie;
- Gynekologický ultrazvuk, prsné žľazy (pre pacientov);
- fluorografia, EKG (manželský pár);
- pohlavné hormóny (ženy);
- hysterosalpingografia (hodnotenie potrubia).
Po absolvovaní prieskumu žena (manželka) podpisuje súhlas s umelou insemináciou..
Príprava spermií
 Spermia, ktorá sa rozhodne použiť na insemináciu, musí podstúpiť určitú liečbu, ktorá trvá maximálne 3 hodiny. Počas liečby ejakulátu sa semenná tekutina oddelí od aktívnych zárodočných buniek, čo eliminuje vstup antigénnych proteínov a prostaglandínov do maternicovej dutiny, čo môže spôsobiť kontrakciu orgánu alebo anafylaktický šok. Aj v semennej tekutine sa nachádzajú faktory, ktoré znižujú plodnosť spermií. Liečba ejakulátu zahŕňa nielen jej čistenie zo semennej tekutiny, ale tiež odstránenie epiteliálnych buniek, mŕtvych a neaktívnych buniek spermií, bielych krviniek a baktérií..
Spermia, ktorá sa rozhodne použiť na insemináciu, musí podstúpiť určitú liečbu, ktorá trvá maximálne 3 hodiny. Počas liečby ejakulátu sa semenná tekutina oddelí od aktívnych zárodočných buniek, čo eliminuje vstup antigénnych proteínov a prostaglandínov do maternicovej dutiny, čo môže spôsobiť kontrakciu orgánu alebo anafylaktický šok. Aj v semennej tekutine sa nachádzajú faktory, ktoré znižujú plodnosť spermií. Liečba ejakulátu zahŕňa nielen jej čistenie zo semennej tekutiny, ale tiež odstránenie epiteliálnych buniek, mŕtvych a neaktívnych buniek spermií, bielych krviniek a baktérií..
Typy spracovania spermy:
- Metóda plavby. Ejakulát sa umiestni do umývacieho média, po ktorom sa pohyblivé a aktívne bunky spermií vznášajú na povrch. Doba prania približne 2 hodiny.
- umývanie. Odkazuje na najjednoduchšie spôsoby. Spočíva v odstránení kvapalnej časti biologického materiálu a zvyšok sa suspenduje v umývacom médiu obsahujúcom antibiotiká a pentoxifylín. Potom sa zrazenina centrifuguje, premyje a znovu odstreďuje. Postup trvá približne 60 minút..
- odstreďovanie. Po premytí a oddelení leukocytov, baktérií a neaktívnych spermií sa zriedený biomateriál podrobí dvojitému odstreďovaniu, čo vedie k hustotnému gradientu. Trvanie približne 60 minút.
- Spermová filtrácia. Premytý a odstredený ejakulát sa umiestni na sklenené vlákno na filtráciu spermií..
Výber spôsobu prípravy biomateriálu je určený prítomnosťou aktívnych a zrejúcich spermií s normálnou štruktúrou..
Odrody umelého oplodnenia
Existujú dve možnosti pre umelú insemináciu:
- Homológia alebo inseminácia spermií trvalého partnera / manžela. Môže sa použiť čerstvo získaný biomateriál alebo spermie po kryokonzervácii. Manželské spermie sú zmrazené pred sterilizáciou, v predvečer cytostatiky alebo rádioterapie..
- Heterologická metóda alebo inseminácia darcovskými spermiami. Vykonáva sa v prítomnosti indikácie od manžela (azoospermia, oligostenospermia a ďalšie faktory). Miešanie darcovských spermií s spermiami muža je kontraindikované, čo degraduje kvalitu darcovského biomateriálu, ale zvyšuje šance na počatie. Pred vykonaním AI sa vykoná test na prenikanie samčích zárodočných buniek darcu a pravidelného partnera do cervikálneho hlienu. Ak dôjde k zhoršeniu penetrácie spermií do hlienu, inseminácia sa vykonáva darcovskými spermiami..
Podľa techniky výroby sa rozlišujú:
- Cervikálna inseminácia. Považuje sa za najjednoduchší postup, spermie sú injektované intracervicky..
- Intrauterinná inseminácia. Biomateriál sa zavádza do maternicovej dutiny..
- In-tube insemination. Zavedenie spermií do vajíčkovodu z ovulovaného vaječníka. Účinnosť tohto typu inseminácie nepresahuje intrauterinné zariadenie..
- Intrauterinná intraperitoneálna inseminácia. Biomateriál ošetrený kvapalinou, ktorá zlepšuje aktivitu spermií, sa vstrekuje do maternice pod tlakom, v dôsledku čoho zárodočné bunky ihneď prechádzajú cez trubice do brušnej dutiny, kde sa zvyšuje pravdepodobnosť oplodnenia vajíčka, ktoré sa práve uvoľňuje z folikulu. Používa sa na idiopatickú neplodnosť alebo neúspešnú intrauterinnú insemináciu.
Ako je umelá inseminácia?
Manželia sú na klinike v určený deň. Ejakulát sa zhromažďuje od partnera a spracováva sa žena podstúpi ultrazvuk z vaječníkov na potvrdenie ovulácie. Postup sa vykonáva na ambulantnej báze..
Venujte pozornosťUmelá inseminácia je prakticky bezbolestná a môže poskytnúť len mierne nepohodlie..
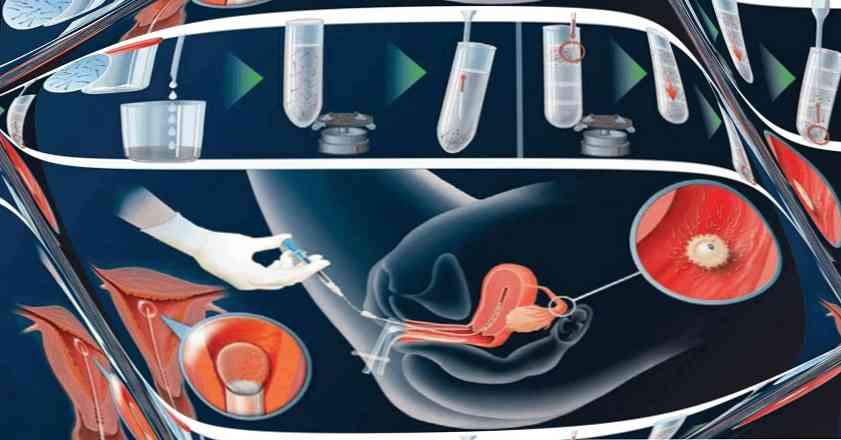 Po umiestnení pacienta na gynekologickú stoličku sa biomateriál zhromažďuje v injekčnej striekačke, do ktorej je pripojený tupý hrot (intracerebická inseminácia) alebo plastový katéter (intrauterinná inseminácia). Zrkadlá sa vkladajú do vagíny a vstreknú spermie. Po vložení materiálu je na krk inštalovaný krčný uzáver, aby sa zabránilo vytekaniu spermy. Pacient zostáva v náchylnej polohe 45 - 60 minút, po ktorej sa zotavuje doma..
Po umiestnení pacienta na gynekologickú stoličku sa biomateriál zhromažďuje v injekčnej striekačke, do ktorej je pripojený tupý hrot (intracerebická inseminácia) alebo plastový katéter (intrauterinná inseminácia). Zrkadlá sa vkladajú do vagíny a vstreknú spermie. Po vložení materiálu je na krk inštalovaný krčný uzáver, aby sa zabránilo vytekaniu spermy. Pacient zostáva v náchylnej polohe 45 - 60 minút, po ktorej sa zotavuje doma..
Postupne vykonávať umelú insemináciu
Prípravy na AI začína týždeň pred jeho zavedením. Muž by sa mal zdržať návštevy kúpeľov, sauny, eliminovať podchladenie, stres a obmedziť fyzickú námahu.. Odovzdanie spermií vyžaduje sexuálnu abstinenciu počas 3 dní. Takisto sa človeku odporúča opustiť konzumáciu alkoholu, fajčiť alebo znížiť počet fajčených cigariet. 1 - 1,5 hodiny pred procedúrou, partner odovzdá spermie pomocou masturbácie. Pri malom množstve ejakulátu sa aplikuje metóda akumulácie spermií (ejakulát sa dodáva niekoľkokrát a potom sa zmrazí)..
Pacient sa tiež musí vzdať alkoholu a fajčiť, vyhnúť sa stresu, obmedziť fyzickú námahu, zdržať sa pohlavného styku počas 3-5 dní (vylučuje spontánnu ovuláciu).
Odporúčania po AI:
- neschopnosť kúpať sa v deň AI;
- sexuálna abstinencia počas 3 dní po ukončení procedúry;
- odmietnutie zdvíhania závažia a cvičenia (vyvoláva zlyhanie implantácie v prípade oplodnenia);
- odmietanie zlých návykov a liekov bez lekárskeho predpisu;
Pacient je naplánovaný na návrat k lekárovi 12 až 14 dní po podaní hCG, čo potvrdzuje oplodnenie, implantáciu a tehotenstvo..
Možné komplikácie
Umelá inseminácia sa týka minimálne invazívnych techník, takže riziko rôznych komplikácií je minimálne, ale je tu miesto:
- Syndróm bolesti. Možno vznik bolesti v dolnej časti brucha po zavedení biomateriálu vďaka rozšíreniu katétra cervikálneho kanála s intrauterinnou insemináciou.
- Vasovagálna reakcia. Je to spôsobené hrubými manipuláciami lekára pri práci s krkom, čo spôsobuje podráždenie nervových vlákien, reakciu na rozšírenie krvných ciev, pokles krvného tlaku a zníženie frekvencie pulzu. Pacientov pokus o vertikálnu polohu vyvoláva odtok krvi z mozgu a akútnu vaskulárnu insuficienciu (mdloby).
- Alergická reakcia. Pozorované pri zavádzaní zle purifikovaných spermií do maternicovej dutiny. Doprevádzaná jasne červená vyrážka, zníženie tlaku, trasenie, zimnica. V závažných prípadoch sa vyvíja anafylaktický šok..
- Ovariálny hyperstimulačný syndróm. Vyvíja sa na pozadí užívania liekov, ktoré stimulujú ovuláciu. Spolu s tvorbou bilaterálnych ovariálnych cystov značnej veľkosti a bolesti.
- Infekcia genitálneho traktu. Pri procedúre dochádza k porušeniu pravidiel aseptiky.
- Mimomaternicové tehotenstvo. Môže sa vyskytnúť pri vykonávaní AI u pacientov s čiastočnou tubulárnou obštrukciou alebo infantilizmom reprodukčného systému (dlhé, tenké a zvlnené rúrky).
- Viacnásobné tehotenstvo. Vyskytuje sa vtedy, keď je ovulácia stimulovaná liekmi (súčasne vyrastie niekoľko folikulov).
účinnosť
Odborníci na reprodukciu odporúčajú vykonať maximálne 4 pokusy s AI, pri ktorých zlyhanie by malo hľadať inú príčinu neplodnosti a pokračovať v IVF. Je zistené, že tehotenstvo sa rozvíja u 87% žien, ktoré sa podrobili umelému oplodňovaniu počas 3 po sebe idúcich cyklov, možnosť koncepcie v nasledujúcich prípadoch je 6% alebo menej.. V priemere je úspech AI 12% (maximálne 40%) a je určený týmito faktormi:
- predchádzajúca ovariálna stimulácia;
- vek (do 30 rokov);
- stav vajcovodov, užitočnosť vložky maternice;
- fertilita spermií.
Sozinová Anna Vladimirovna, pôrodník-gynekológ

