
 Hnisavá artritída je zápalová lézia všetkých prvkov kĺbu, sprevádzaná tvorbou hnisu vyvolaného baktériami..
Hnisavá artritída je zápalová lézia všetkých prvkov kĺbu, sprevádzaná tvorbou hnisu vyvolaného baktériami..
Patológia sa vyvíja ako klasický hnisavý proces s určitými klinickými odtieňmi v dôsledku štruktúry kĺbu. Hnisavá artritída sa prejavuje silnou bolesťou a porušením celkového stavu tela, ku ktorému dochádza na pozadí intoxikácie v dôsledku požití hnisavého obsahu v krvi. Mali by ste byť opatrní pri komplikáciách, ktoré môžu viesť k ostrému dysfunkcii kĺbu a to ovplyvní kvalitu života pacienta..
Choroba je pomerne zložitá a vyžaduje primerané stretnutia. Po stanovení diagnózy sa má okamžite odstrániť hnis z kĺbovej dutiny. Konzervatívna terapia je vedľajšia - je založená na predpisovaní antibiotík..
Všeobecné údaje
Hnisavá artritída patrí do kategórie ťažkých patológií, pretože môže vyvolať:
- vývoj komplexných dlhodobých účinkov, v dôsledku ktorých prestane fungovať spoločný systém;
- šírenie infekčného agens v celom tele, čo môže spôsobiť komplikácie, ktoré sú nebezpečné nielen pre zdravie, ale aj pre život.
Podľa rôznych zdrojov sa hnisavá artritída rôznej lokalizácie vyvíja u 10-25% všetkých diagnostikovaných artritíd..
Venujte pozornosťSilní pracovníci trpia hnisavou artritídou častejšie. Muži sa ochorejú častejšie ako ženy. Pacienti vo väčšine prípadov spadajú do strednej vekovej kategórie..
Ak má purulentná artritída netraumatický pôvod, tak sa u takýchto pacientov angažujú chirurgovia. Liečba artritídy spôsobenej kĺbovým zranením vykonáva traumatológovia..
dôvody
Priamou príčinou vzniku purulentnej artritídy je infekčné činidlo - mikroorganizmy, ktoré môžu vyvolať hnisavý proces. Môžu to byť patogény:
- nešpecifická;
- špecifický.
Nešpecifické patogény sú tie, ktoré môžu spôsobiť množstvo infekčných ochorení v celom tele..
Špecifické patogény vyvolávajú chorobu, ktorá sa môže vyvinúť iba vtedy, keď sú prítomné (napríklad tuberkulóza sa môže vyskytnúť iba v prítomnosti Mycobacterium tuberculosis).
Prokurátori na rozvoj hnisavých artritíd v maximálnej väčšine prípadov sú nešpecifické patogény. Najčastejšie to je:
- streptokoky;
- Stafylokok (vrátane Staphylococcus aureus).
Menej často sa hnisavá artritída vyvíja na pozadí takej nešpecifickej a špecifickej infekcie, ako je:
 E. coli;
E. coli;- Proteus;
- pneumokoky;
- gonokoky;
- Klebsiella;
- salmonely;
- mykobaktérie (najmä mycobacterium tuberculosis).
Často sa v hnisavom obsahu nasávanom z dutiny postihnutého kĺbu objavia aj iné patogény, ale zohrávajú úlohu interkurentnej (sprievodnej) infekcie a prakticky nemajú význam pre priebeh patológie..
Existujú dva typy purulentnej artritídy:
- primárny;
- sekundárne.
Primárna hnisavá artritída sa vyvinie zavedením infekčného činidla priamo do tkaniva kĺbu. Sekundárna hnisavá artritída sa objavuje na pozadí infekčných patológií - zatiaľ čo pyogenická mikroflóra sa prenáša z primárneho zamerania na tkanivo kĺbov. Infekčná infekcia môže nastať nasledujúcimi spôsobmi:
- hematogénne - s prietokom krvi;
- lymfogénne - s prietokom lymfy;
- kontakt - priamo zo susedných tkanív postihnutých infekčným procesom.
Sekundárna hnisavá artritída je bežnejšia než primárna.
Primárna hnisavá artritída môže dôjsť:
- na pozadí mnohých patológií;
- počas lekárskych manipulácií.
Najčastejšími príčinami vývoja opísanej choroby sú:
- prenikajúce rany - rezané, bodnuté, nasekané, uhryznuté, strelné rany;
- otvorené zlomeniny;
- zlomeniny, pri ktorých kĺbová dutina komunikuje s vonkajším prostredím.
Lekárske postupy, ktoré vyvolávajú vznik hnisavého zápalu, môžu byť:
- diagnostika;
- liečenie.
Diagnostické manipulácie, ktoré môžu viesť k vzniku tejto choroby, zahŕňajú:
- artroskopia - zavedenie artroskopu (typ endoskopického zariadenia) do kĺbovej dutiny na jeho vnútorné vyšetrenie;
- spoločná diagnostická punkcia - prepichnutie ihlou na extrakciu obsahu na ďalšiu štúdiu v laboratóriu.
Terapeutické manipulácie, ktoré môžu viesť k infekcii kĺbu s následným vývojom purulentnej artritídy, sú:
- prepichnutie kĺbu na zavedenie liekov do dutiny;
- akejkoľvek chirurgickej intervencie vykonanej na kĺbovú chorobu.
Lekárske manipulácie môžu vyvolať vznik hnisavého zápalu artritídy, ak nebudú dodržané zásady aseptiky a antisepsie a do kĺbovej dutiny sa zavedie pyogénna infekcia zavedením lekárskych nástrojov..
Sekundárna hnisavá artritída, ktorý sa vyskytuje vtedy, keď pyogenická infekcia vstupuje do krvného obehu v tkanive kĺbu, sa vyvíja v dôsledku tých infekčných ochorení, ktoré sprevádzajú bakterémia (infekcia infekčného agens v krvnom riečisku). Najčastejšie sa to vyskytuje u takých patológií s infekčnou zložkou, ako sú:
 hnisavá bronchitída - zápal sliznice, ktorý obklopuje vnútornú časť priedušiek, ktorý je sprevádzaný tvorbou hnisavých sekrétov;
hnisavá bronchitída - zápal sliznice, ktorý obklopuje vnútornú časť priedušiek, ktorý je sprevádzaný tvorbou hnisavých sekrétov;- infekčná myokarditída - bakteriálne zápalové poškodenie srdcového svalu;
- pneumónia je zápalová lézia pľúcneho parenchýmu;
- hnisavá pleuréria - zápal pleury s tvorbou hnisavých ohniskov;
- empyema pleura purulentná lézia pleury;
- hnisavá perikarditída - zápalový proces v tkanivách perikardu (srdcová košeľa), ktorý je sprevádzaný tvorbou hnisavých ohniskov;
- empyém žlčníka - jeho zápal, pri ktorom dutina močového mechúra pretečie purulentným obsahom;
- hnisavá pankreatitída - purulentná fúzia pankreatického tkaniva, ktorá vznikla na pozadí jeho zápalu;
- erysipelas - infekčná lézia povrchových vrstiev kože;
- hnisavý zápal niekoľkých vlasových folikulov s účinkom okolitých mäkkých tkanív v procese;
- absces lokalizácie - obmedzený absces, ktorý sa tvorí v tkanivách orgánu (pečeň, pankreas, slezina, mäkké tkanivá končatín atď.);
- celulóza ľubovoľnej lokalizácie - difúzny purulentný zápal;
- Lymfadenitída je zápal regionálnych lymfatických uzlín, ktorý sa vyvíja s infekčnou zložkou. Môže existovať takmer ľubovoľná lokalizácia;
- sepsa - rozšírená infekcia prietokom krvi v celom tele s tvorbou metastatických infekčných ložísk
a mnoho ďalších.
Pri takmer všetkých týchto ochoreniach sa infekčné činidlo môže dostať do tkanív kĺbu aj s prietokom lymfy..
Kontaktné rozšírenie patogénnych mikroorganizmov v tkanive kĺbu s následnou tvorbou hnisavých artritíd sa môže pozorovať pri takých ochoreniach a patologických stavoch, ako sú:
- rana v kĺbe;
- pyoderma - veľa malých pustúl na celom povrchu pokožky (v tomto prípade v blízkosti kĺbu);
- infikované odreniny - povrchné porušenie integrity pokožky;
- abscesové tkanivo umiestnené v susedstve kĺbu;
- celulitída tkanív, ktoré sú susediace so spojom;
- osteomyelitída kosti, ktorá sa zúčastňuje tvorby kĺbu - jej purulentnej fúzie, ktorá je charakterizovaná tvorbou píšťaly (patologický priebeh tkanív).
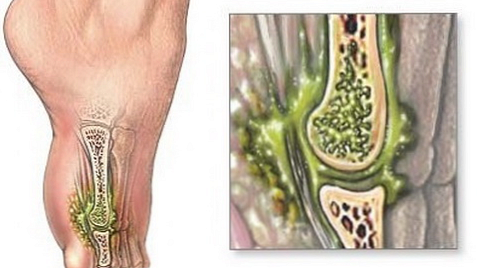
Existuje celý rad faktorov, ktoré prispievajú k rozvoju purulentnej artritídy. Toto je:
- silná kontaminácia rán a otvorených zlomenín;
- zhoršenie celkovej rezistencie na pozadí porúch imunity;
- závažné alebo dlhodobé somatické ochorenia;
- vyčerpania
a tak ďalej.
Zhoršenie celkového odporu, na pozadí ktorého sa zvyšuje šance na hnisavú artritídu, sa vyskytuje s akoukoľvek imunodeficienciou - vrodenou a získanou. AIDS je hlavným príkladom získanej imunodeficiencie, ktorá významne narušuje obranyschopnosť tela..
Akákoľvek vážna alebo dlhotrvajúca patológia môže prispieť k vzniku hnisavého zápalu artritídy - často to sú:
- ischemická choroba srdca (CHD) - kyslíkové hladovanie srdcového svalu kvôli patológii koronárnych ciev, ktoré ju dodávajú krvi;
- chronická obštrukčná bronchitída - zápal bronchiálnej sliznice, ktorý je sprevádzaný prekrytím ich lúmenu;
- peptický vred a 12 dvanástnikových vredov s častými exacerbáciami - vznik hlbokej defekty v stene žalúdka alebo dvanástnika;
- chronická pankreatitída s častými exacerbáciami - zápal pankreasu;
- cirhóza pečene - nahradenie jeho parenchýmu spojivovým tkanivom;
- ulceratívna kolitída - zápalová lézia sliznice hrubého čreva so súčasnou tvorbou vredov v sliznici pozdĺž celej dĺžky;
- glomerulonefritída - zápal glomerulárnej obličky;
- onkologické ochorenia rôznych lokalizácií - obzvlášť malígne
a mnoho ďalších.
Vyčerpanie tela, ktoré prispieva k vzniku hnisavého procesu v kĺbe, je pozorované po:
 ťažké dlhé operácie - najmä na brušných a hrudných orgánoch;
ťažké dlhé operácie - najmä na brušných a hrudných orgánoch;- kritické podmienky (kóma);
- polytrauma - súčasné traumatické poškodenie rôznych častí ľudského tela (lebka, hrudník, brucho, panva a tak ďalej);
- závažné formy infekčných chorôb - napríklad tuberkulóza
a mnoho ďalších.
Vývoj patológie
Hnisavá artritída sa teoreticky môže vytvoriť v každom kĺbe.. Avšak v praxi dochádza vo väčšine prípadov k artritíde veľkých kĺbov horných a dolných končatín:
- hnisavá artritída lakťového kĺbu;
- hnisavá artritída ramenného kĺbu;
- hnisavá artritída kolenného kĺbu;
- hnisavá artritida bedra.
Vzhľadom na anatomickú štruktúru akéhokoľvek spoja je takmer ideálnym miestom pre tvorbu a nahromadenie hnisavého obsahu. Kĺbová dutina je uzavretý priestor so synoviálnou tekutinou - to sú vhodné podmienky na reprodukciu patogénnych mikroorganizmov.. Hnisavý proces sa rýchlo rozšíri na všetky štruktúry kĺbu:
- kapsula;
- synoviálna membrána;
- kĺbová chrupavka;
- kĺbové konce končatín.
Na druhej strane, kĺbový vak veľmi dobre komunikuje s obehovými a lymfatickými systémami. To vytvára priaznivé podmienky pre šírenie patogénu z kĺbov postihnutých purulentným procesom, s prietokom krvi a lymfy do iných orgánov a tkanív (vrátane vzdialených). V dôsledku toho sa v nich vytvárajú purulentné ohniská, môže sa vyvinúť aj sepsa.
Príznaky purulentnej artritídy
Hnisavá artritída často začína akútne, často na pozadí absolútnej pohody. Klinický obraz choroby pozostáva z lokálnych a všeobecných symptómov..
Lokálne symptómy, ktoré sa objavujú s opísanou patológiou, sú:
- bolesť;
- všetky klasické príznaky zápalu.
Charakteristika bolesti:
- lokalizácia - v oblasti postihnutého kĺbu;
- na distribúciu - vyžarujúcu ďalšie mäkké tkanivá;
- podľa charakteru - vyklenutie, pulzovanie, trhanie, streľba;
- v intenzite - veľmi silná, niekedy netolerovateľná;
- podľa výskytu - sa vyvinú bezprostredne po vývoji patológie.
V prípade purulentnej artritídy je pacientov spánok narušený bolesťou.
Miestne príznaky zápalového procesu okrem už opísaného bolestivého syndrómu sú:
 sčervenanie pokožky, ktorá pokrýva spoj a mäkké tkanivá, ktoré sú vedľa nej;
sčervenanie pokožky, ktorá pokrýva spoj a mäkké tkanivá, ktoré sú vedľa nej;- opuch - má reaktívnu povahu a pokrýva tkanivá nad a pod kĺbom. Puffiness je výraznejšia v segmentu končatín, ktorý je pod postihnutým kĺbom - je to spôsobené stlačením lymfatických ciev a prerušením toku lymfy;
- zvyšovanie teploty tkanív - oblasť spoja sa stáva doslova horúcim;
- významné obmedzenie funkcie kĺbov - je spôsobené silnými bolesťami.
Porušenie celkového stavu tela sa vyvíja v dôsledku silnej intoxikácie. Čím väčší je kĺb postihnutý purulentným procesom, tým výraznejšia je intoxikácia. Známky syndrómu intoxikácie sú nasledovné:
- horúčka - súčasne pozorovaná hypertermia (horúčka) a zimnica. Zároveň sa telesná teplota môže zvýšiť na 39,0-39,5 stupňov Celzia;
- výrazná slabosť, letargia, slabosť;
- prudké zhoršenie schopnosti pracovať - mentálne a fyzické;
- bolesti hlavy;
- nevoľnosť;
- v závažných prípadoch - porušenie vedomia.
diagnostika
Klinický obraz purulentnej artritídy je celkom charakteristický - diagnóza sa robí na základe vyjadrených symptómov. Rovnako sa berie do úvahy anamnéza (história ochorenia): často je možné zistiť prítomnosť infekčnej choroby, purulentného procesu alebo traumy, ktorá bola pozorovaná 2-3 týždne pred nástupom purulentnej artritídy. Diagnóza je potvrdená výsledkami ďalších metód vyšetrenia - fyzickej, inštrumentálnej, laboratórnej.
Údaje o fyzikálnych vyšetreniach sú nasledovné:
- po vyšetrení sú mäkké tkanivá v oblasti kĺbu ostré edematózne, koža je červená, končatina je v nútenej polohe a pohyby sú obmedzené. Pod kĺbovou farbou kože môže byť modrastá alebo modro-fialová;
- počas palpácie (palpácia) - dochádza k ostrému bolesti, preto pacient podvedome zabraňuje doktorovi vykonať palpáciu. Možné kolísanie (pod prstami sú určené charakteristickými "vlnami" kvapaliny).
Značená tachykardia - výrazný nárast pulzu. Vyvinutý z dôvodu syndrómu intoxikácie.
Pri diagnostike purulentnej artritídy sa používajú nasledujúce metódy inštrumentálneho vyšetrenia:
 Röntgenové snímky kĺbových snímok ukazujú opuch mäkkých tkanív, zmeny v priestore kĺbov (rozťahovanie alebo kontrakcia), prítomnosť vodorovnej hladiny tekutiny;
Röntgenové snímky kĺbových snímok ukazujú opuch mäkkých tkanív, zmeny v priestore kĺbov (rozťahovanie alebo kontrakcia), prítomnosť vodorovnej hladiny tekutiny;- ultrazvuk (ultrazvuk) - umožňuje dôkladnejšie študovať mäkké tkanivo postihnutého kĺbu;
- Počítačová tomografia (CT) - moderná metóda počítačových sekcií vám umožňuje získať podrobnejšie informácie o tkanive kĺbu ako s röntgenovým lúčom alebo ultrazvukom;
- magnetická rezonancia (MRI) - možnosti a ciele sú rovnaké ako pri CT;
- kĺbová punkcia - mäkké tkanivá kĺbu sú prepichnuté, obsah je odsatý injekčnou striekačkou, množstvo, farba, transparentnosť, prítomnosť nečistôt je hodnotená a odoslaná do laboratória pre výskum.
Pri diagnostike purulentnej artritídy sú zahrnuté nasledovné metódy laboratórneho výskumu:
- úplný krvný obraz - určený výrazným zvýšením počtu leukocytov so zmenou leukocytového vzorca vľavo, ako aj zvýšením ESR;
- bakterioskopické vyšetrenie - bodkovanie sa skúma pod mikroskopom, stanoví sa v ňom veľké množstvo leukocytov a identifikuje sa patogén. Potvrdenie diagnózy hnisavé artritídy je prítomnosť v bode leukocytov v množstve približne 50 tisíc na 1 ml bodacieho krúžku. Malý počet leukocytov v punctate neznamená, že artritída nie je purulentná;
- bakteriologický výskum - robia zaočkovanie bodkované na živných médiách, podľa rozvinutých kolónií určujú infekčné činidlo, ktoré vyvolalo vývoj patológie. Pomocou tejto metódy určite citlivosť patogénu na antibiotiká, čo je dôležité pre následný výber antibakteriálnych liekov.
Diferenciálna diagnostika
Diferenciálna diagnostika purulentnej artritídy sa najčastejšie vykonáva s jej purulentnou formou..
komplikácie
S hnisavou artritídou môžu vzniknúť komplikácie:
- joint;
- iných orgánov a tkanív.
Najčastejšie komplikácie kĺbu sú:
- artróza - deštrukcia kĺbovej chrupavky;
- kontraktúra (stuhnutosť) - obmedzenie pohyblivosti kĺbov alebo ich úplná absencia.
Z ostatných komplikácií sa najčastejšie vyskytujú:
- absces;
- absces;
- osteomyelitída;
- sepsa.
Liečba purulentnej artritídy
Ak sa objavia príznaky hnisavého zápalu, pacient by mal byť okamžite hospitalizovaný na chirurgickej alebo traumatologickej oddelení..
Je dôležitéBez ohľadu na množstvo hnisu, ktoré sa tvorí v kĺbe s purulentnou artritídou, musí byť evakuované.
Odstránenie hnisu z kĺbu sa vykonáva takto. Pri lokálnej anestézii sa kĺb prepichne, hnis sa odsaje, dutina sa opláchne antiseptickými sterilnými roztokmi, do nej sa zavedie širokospektrálne antibakteriálne liečivo, dutina kĺbu sa odvádza, aby sa odstránil zvyškový obsah, aplikuje sa sterilný obväz.
Rovnako je predpísaná konzervatívna liečba. Vychádza z nasledujúcich úloh:
- odpočinok v posteli;
- funkčný zvyšok kĺbu. Ak je to potrebné, uložte omietku Longuet;
- umývanie kĺbovej dutiny antiseptickými prípravkami;
- antibakteriálne liečivá - najprv širokospektrálne, potom - berúc do úvahy citlivosť patogénu na antibiotiká;
- protizápalové lieky - najčastejšie používajú nesteroidné protizápalové lieky;
- činidlá na zníženie citlivosti - znižujú účinok toxínov a odstraňujú vedľajšie účinky iných liekov;
- imunostimulačné liečivá;
- liečba vitamínmi;
- v prípade ťažkej intoxikácie - infúznej liečby. Zároveň sa intravenózne podávajú elektrolyty, soľné roztoky, glukóza, proteínové prípravky, krvné sérum, čerstvá zmrazená plazma atď..
prevencia
Metódy, ktoré bránia vzniku hnisavého artritídu, sú nasledovné:
 prevencia infekcie v tele v akejkoľvek forme;
prevencia infekcie v tele v akejkoľvek forme;- identifikácia a eliminácia akútnych a chronických ložísk infekcie;
- včasná liečba a primeraná liečba rán;
- prísne dodržiavanie pravidiel aseptiky pri vykonávaní lekárskych postupov;
- posilnenie imunity rôznymi spôsobmi;
- prevencia somatických ochorení a v prípade potreby včasná detekcia a liečba;
- varovanie pred stavmi, ktoré vedú k vyčerpaniu tela;
- skoré chirurgické zákroky na hnisavé procesy v kostiach a mäkkých tkanivách.
výhľad
Prognóza hnisavého artritída je pomerne komplikovaná. Aj pri včasnej diagnóze a lekárskych schôdzkach sa opísaná patológia často postupuje rýchlo a je sprevádzaná vývojom komplikácií.. Prognóza sa zhoršuje ešte viac za takých okolností, ako sú:
- samoliečba;
- neskorá návšteva kliniky;
- starší vek;
- významné oslabenie tela.
Chorobu je možné zvládnuť iba vďaka jej včasnej detekcii a odstráneniu hnisu s adekvátnou drenážou, vhodnou konzervatívnou terapiou..
Kovtonyuk Oksana Vladimirovna, lekárka, chirurg, konzultant lekár


 E. coli;
E. coli; hnisavá bronchitída - zápal sliznice, ktorý obklopuje vnútornú časť priedušiek, ktorý je sprevádzaný tvorbou hnisavých sekrétov;
hnisavá bronchitída - zápal sliznice, ktorý obklopuje vnútornú časť priedušiek, ktorý je sprevádzaný tvorbou hnisavých sekrétov;
 ťažké dlhé operácie - najmä na brušných a hrudných orgánoch;
ťažké dlhé operácie - najmä na brušných a hrudných orgánoch; sčervenanie pokožky, ktorá pokrýva spoj a mäkké tkanivá, ktoré sú vedľa nej;
sčervenanie pokožky, ktorá pokrýva spoj a mäkké tkanivá, ktoré sú vedľa nej; Röntgenové snímky kĺbových snímok ukazujú opuch mäkkých tkanív, zmeny v priestore kĺbov (rozťahovanie alebo kontrakcia), prítomnosť vodorovnej hladiny tekutiny;
Röntgenové snímky kĺbových snímok ukazujú opuch mäkkých tkanív, zmeny v priestore kĺbov (rozťahovanie alebo kontrakcia), prítomnosť vodorovnej hladiny tekutiny; prevencia infekcie v tele v akejkoľvek forme;
prevencia infekcie v tele v akejkoľvek forme;