

Podľa štatistík je jedna zo 100 žien diagnostikovaná oneskoreným placentálnym prerušením zo stepov maternice. Obvykle by sa tento proces mal vyskytnúť po pôrode, ale v praxi sa z rôznych dôvodov stáva v ranom alebo neskorom tehotenstve a počas pôrodu. Vzhľadom na skutočnosť, že stav je nebezpečný pre matku aj pre plod, lekári môžu predpísať terapiu, ktorá sa znižuje na liečbu antispazmodikami alebo hemostatickými látkami, alebo trvajú na naliehavom podaní.
Všeobecné informácie
Detská sedačka alebo placenta sa začínajú tvoriť od siedmeho dňa po oplodnení vajíčka, keď je opretý o stenu maternice. Nasledujúcich 10 týždňov sa táto škrupina aktívne rozrastá a 12. sa spravidla považuje za plne formovanú. Je to detské miesto komplexné spojenie krvných ciev plodu a matky, medzi ktorými vzniká membrána, čo je hemoplacentárna bariéra. V skutočnosti ide o ochranu nenarodeného dieťaťa pred škodlivými látkami, ktoré môžu byť v materskom organizme..
Placenta vykonáva niekoľko funkcií:
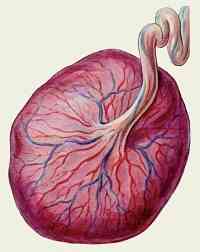 Zabezpečuje výmenu plynu - vďaka nej dostane ovocie podľa zákonov o difúzii kyslík a odstraňuje oxid uhličitý.
Zabezpečuje výmenu plynu - vďaka nej dostane ovocie podľa zákonov o difúzii kyslík a odstraňuje oxid uhličitý.- Výživa a metabolizmus - je to cez placentu, že voda, vitamíny a stopové prvky sú prepravované do plodu a z nej sú to produkty jeho životne dôležité aktivity.
- Normalizuje hormóny - počas tehotenstva dieťa preberá funkciu endokrinnej žľazy. Inými slovami, produkuje hormóny, ktoré zabezpečujú jeho normálny tok. Medzi ne patrí: chorionický gonadotropín, priamo zodpovedný za jeho aktivitu, prolaktín a placentárny laktogén, poskytujúci laktáciu, progesterón a estrogény, vyvolávajúci rast sliznice maternice, relaxínu, serotonínu atď..
- Chráni plod - placenta prechádza materskými protilátkami na plod, regulujú imunitnú obranu. V zriedkavých prípadoch varuje pred dôsledkami konfesie Rhesus medzi matkou a dieťaťom, zatiaľ sa ukazuje ako bezmocná pred niektorými drogami, vírusmi, drogami a alkoholom..
Analýzou funkcie placenty môžete hádať, aké škody spôsobuje predčasné odlúčenie. Po prvé, počas odlúčenia sú poškodené krvné cievy, čo vedie k nedostatku kyslíka a živín pre plod.. V závislosti od závažnosti situácie môže osoba vyvinúť hypoxiu alebo nedostatok vitamínu, čo bráni jej vývoju. Všetko sa zhoršuje masívnym krvácaním, ktoré ohrozuje matku aj nenarodené dieťa..
Venujte pozornosť! Najčastejšou patológiou pozorovanou u žien primiparóznych.
Nie je možné podceňovať prerušenie placenty. V najlepšom prípade všetko môže skončiť s predčasným pôrodom, v najhoršom prípade - s mŕtvym narodením.
Príčiny prerušenia placenty
V zdravom tele sa riziko exfoliácie placenty zníži na nulu. Na jednej strane sú svaly maternice stlačené proti nej a na druhej strane vajíčko. Existuje druh opozície, ktorá zabraňuje predčasnému odlúčeniu.. Medzitým určité faktory môžu narušiť rovnováhu:
- materská hypertenzia;
- stres a nervové napätie, v dôsledku čoho sú pozorované kolísania krvného tlaku;
 spať na chrbte, čo prispieva k stlačeniu dolnej dutej žily maternice;
spať na chrbte, čo prispieva k stlačeniu dolnej dutej žily maternice;- viacnásobné pôrody alebo časté pôrody, ktoré vyvolávajú degeneratívne zmeny v maternicovej podšívke;
- odložené tehotenstvo;
- vek ženy v práci je starší ako 34 rokov (pri dosiahnutí žien tohto veku, na placentu sa vytvára ďalší lalok, ktorý sa predčasne vyprázdňuje a vedie k odlupovaniu);
- história cisárskeho rezu;
- toxikóza, gestóza, zvýšenie rizika hypertenzie, edémov, proteínov v moči;
- abnormality štruktúry maternice (s dvoma nohami alebo sedlom), abnormality krvných ciev sústredené hlboko v svalovom tkanive maternice, kapilárna krehkosť, ich strata elasticity;
- nesprávne umiestnenie placenty alebo patológia jej vývoja;
- poruchy práce (rýchly pokles tlaku v maternici, polyhydramnios, rýchle dodávanie, krátka pupočná šnúra);
- brušná trauma spustená ranou, pádom alebo nehodou;
- zneužívanie alkoholu, fajčenie a drogy;
- anémia, nízky hemoglobín, príliš málo červených krviniek;
- alergická reakcia na lieky;
- niektoré ochorenia - reumatizmus, systémový lupus erythematosus, diabetes mellitus, infekčné zápaly, ochorenie štítnej žľazy, krv a hematopoetický systém;
- obezita;
- onkológia.
Symptómy deštrukcie placenty a štádia

Pri oddelení miesta dieťaťa sú uteroplaktárne cievy poškodené. V dôsledku toho sa krv zhromažďuje v medzere medzi stenami detského miesta a maternice tvoriacou hematóm. Toto sa zväčšuje vo veľkosti, urýchľuje proces odlúčenia a ohrozuje fungovanie miesta dieťaťa susediaceho s hematómom. To všetko sprevádza symptómy charakteristické pre konkrétnu fázu patológie..
Lekári rozlišujú:
 Mierne oddelenie placenty - sa nezjavuje a je zistená len v čase ultrazvuku alebo po pôrode, keď lekári vnímajú malú dutinu s tmavými krvnými zrazeninami na detskom mieste.
Mierne oddelenie placenty - sa nezjavuje a je zistená len v čase ultrazvuku alebo po pôrode, keď lekári vnímajú malú dutinu s tmavými krvnými zrazeninami na detskom mieste.- Mierne oddelenie - Žena zaznamená matnú, paroxysmálnu bolesť v bruchu, ktorá sa prejavuje na stehne, dolnej časti chrbta alebo perineu. Pri palpácii je maternica bolestivá. Niekedy dochádza k opuchu v dôsledku hematómu. Počas vyšetrenia môže lekár diagnostikovať fetálne srdcové abnormality spôsobené nedostatkom vzduchu. Môže sa vyskytnúť mierne krvavé vaginálne vylučovanie..
- Závažná patológia - to sa prejavuje ťažkými bolesťami vyklenutia, záchvaty paniky, závratmi a slabosťou. Mäknutie, dýchavičnosť, hypotenzia a zníženie telesnej teploty sú možné. Koža je bledá a tmavé krvavé výboje sa objavuje z vagíny. Maternica nadobúda asymetrický tvar, keď sa jej jedna strana doslova "vyhnula" a bolí na palpácii. Telo plodu je hmatateľné, ale srdcový tep nie je počuť.
Je dôležité! Bolesť brucha je dôvodom pre lekára. Krvácanie z maternice môže úplne chýbať, závisí to od miesta odlúčenia, od oblasti patológie a od stavu koagulačného systému.. Taktiež by tehotná žena mala byť upozornená na to, že nedošlo k poruchám plodu, čo môže naznačovať, že má hypoxiu..
Okrem toho lekári rozlišujú takú vec ako "Cuvelerovu maternicu". Podmienka sa vyskytuje v prípade masívneho krvácania z maternice, keď krv nasiakne steny maternice, čo narušuje jeho kontraktilitu. Potom lekári bojujú výhradne pre život žien, naliehavo odstránia maternicu spolu s vajíčkom.
Oddelenie v rôznych fázach tehotenstva
Malo by byť zrejmé, že príznaky patológie, ako aj akcie lekárov sú priamo závislé od trvania tehotenstva, v ktorom je diagnostikovaná.
- Placentálna abrupcia v prvom trimestri (do 12 týždňov) - bežný jav. Zvyčajne sa nevyjadruje a diagnostikuje sa na ultrazvuku, keď lekári zaznamenajú hematóm. Terapia je vymenovanie hemostatických liekov.. Vo väčšine prípadov je prognóza priaznivá.: vyvíjajúca sa placenta plne kompenzuje stratenú oblasť kontaktu s maternicovou stenou, ktorá neovplyvňuje zdravie ženy ani zdravie plodu.
- V druhom trimestri (12 - 27 týždňov) existuje tón maternice, ktorý môže ohroziť hypoxiu plodu. Vývoj patológie tiež signalizuje nenarodené dieťa, ktoré aktivuje ich pohyby na urýchlenie prietoku krvi.. Ak je diagnostikovanie diagnostikované počas obdobia, kedy sa placenta môže ešte rozvinúť (približne do 19 týždňov) a kompenzovať stratenú oblasť, tehotenstvo sa predlžuje. Neskôr sa vyskytla otázka núdzového cisárskeho rezu, aby sa zabránilo smrti plodu v dôsledku nedostatku vzduchu..
 V treťom trimestri (28 - 40 týždňov) deštrukcia placenty - priama indikácia pre núdzové doručenie. Počas tohto obdobia placenta už nerastú, takže nemôže kompenzovať stratu miesta. Výnimkou z tohto pravidla je postupné čiastočné oddelenie placenty a absencia krvácania.. V takomto prípade je pravdepodobne, že pôrodná žena bude poslaná do nemocnice pod dohľadom zdravotníckeho personálu..
V treťom trimestri (28 - 40 týždňov) deštrukcia placenty - priama indikácia pre núdzové doručenie. Počas tohto obdobia placenta už nerastú, takže nemôže kompenzovať stratu miesta. Výnimkou z tohto pravidla je postupné čiastočné oddelenie placenty a absencia krvácania.. V takomto prípade je pravdepodobne, že pôrodná žena bude poslaná do nemocnice pod dohľadom zdravotníckeho personálu..- Odchod počas práce (pred tretím obdobím, to znamená pred narodením dieťaťa) - sa prejavuje krvavým vaginálnym výtokom, ktorý sa môže ukončiť počas pôrodu. Amniotická tekutina je zvyčajne zafarbená krvou a srdcový tep z plodu je narušený. Vzhľadom na to, že štát tiež ohrozuje život nenarodeného dieťaťa, lekári stimulujú pôrod až do použitia klieští alebo vykonávajú núdzový cisársky rez.
diagnostika
Gynekológ môže urobiť predbežnú diagnózu vypočutie pacientových sťažností a preskúmanie jej lekárskeho záznamu.. Na potvrdenie je vykonaný ultrazvuk, ktorý určuje oblasť lézie, polohu a veľkosť hematómu..
Spolu s týmto sa vyšetrujú vagíny a krčka maternice na lézie infekčnej povahy, pretrhnutia, polypy a nakoniec dilatáciu krčka maternice..
Venujte pozornosť! Počas inšpekcie tehotnej ženy môže diagnostikovať: čiastočné nepredvídateľné odlúčenie, čiastočné progresívne, úplné oddelenie. V druhom prípade sa pri úplnom oddelení placenty od steny zistí smrť plodu v dôsledku zastavenia výmeny plynu..
liečba
Pri abstinencii placenty je predpísaná terapia zameraná na najrýchlejšie a najprísnejšie dodávanie, medzitým môže vykonať úpravy času odlúčenia (stalo sa to počas tehotenstva alebo pôrodu), prítomnosť krvácania a straty krvi, stav matky a plodu.
Predĺženie tehotenstva poskytované v nemocnici môže byť v prípade:
- keď sa placenta čiastočne oddelila, postihla malú oblasť a proces odňatia nepokračuje;
- keď je gestačná doba kratšia ako 36 týždňov;
- keď matka a dieťa nemajú žiadne zdravotné problémy;
- keď je krvácanie zastavené a objem straty krvi je minimálny.
Je dôležité! Pri predĺžení tehotenstva predpisujú lekári pravidelné ultrazvuk, Doppler, kardiotokografiu. Tiež robia testy na určenie rýchlosti zrážania krvi. Žena sa odporúča odpočinok v posteli.
Ďalej sa môžu použiť nasledujúce liečivá:
- tokolytika na uvoľnenie maternice;
- spazmolytiká;
- lieky na zastavenie krvi;
- vitamínov bohatých na železo, aby sa zabránilo anémii.
V prípade opakovaného krvácania je predpísaný cisársky rez.. Prirodzené pôrotie je možné len so skráteným a zmäkčeným maternicovým krčkom a priechodným cervikálnym kanálom..
Po pôrode sa vykoná anti-šoková, antineemická liečba a obnoví sa stratu krvi..
Tehotenstvo po odlúčení
Percento opakujúceho sa odňatia maternice v druhom tehotenstve sa pohybuje od 5 do 17%. V treťom tehotenstve miera už dosahuje 25%. Znížte to, alebo dokonca zabráňte tomu, aby lekári ešte nemohli.
Napriek tomu poskytujú tehotným ženám odporúčania, ktoré minimalizujú riziko vzniku patológie, a to:
 odporúča monitorovať krvný tlak, najmä v prítomnosti hypertenzie;
odporúča monitorovať krvný tlak, najmä v prítomnosti hypertenzie;- nevynechajte rutinné kontroly, včas podstúpte ultrazvuk;
- v prítomnosti Rh-konfliktného a vaginálneho krvácania v druhom a treťom trimestri na zavedenie imunoglobulínu anti-D;
- prestať fajčiť, alkohol a drogy;
- upevniť v aute minimálnu traumatizáciu;
- v prípade chorôb, neskoro toxikózy, konzultovať s lekárom.
prevencia
Aby sa zabránilo predčasnému odlúčeniu placenty, je vhodné plánovať tehotenstvo.. Inými slovami, vyšetrite sa pred počatím a vylúčte akúkoľvek patológiu podliehajúcu ich diagnóze.. Predovšetkým sa týka zápalových a degeneratívnych procesov v maternici a malom panve..
Okrem toho je dôležité sledovať stav krvných ciev pred a po počatí, pravidelne merať tlak, prestať jesť nové potraviny počas tehotenstva..
Exfoliácia placenty je patologický nepredvídateľný proces, ktorý môže skončiť zle. Ak chcete vylúčiť tie najstrašnejšie a ušetriť nielen život žien, ale aj život budúceho dieťaťa, mali by ste sa poradiť s lekárom pri prvých príznakoch a ak je to potrebné, súhlasíte s hospitalizáciou.
Chumachenko Olga, lekár, lekár


 Zabezpečuje výmenu plynu - vďaka nej dostane ovocie podľa zákonov o difúzii kyslík a odstraňuje oxid uhličitý.
Zabezpečuje výmenu plynu - vďaka nej dostane ovocie podľa zákonov o difúzii kyslík a odstraňuje oxid uhličitý. spať na chrbte, čo prispieva k stlačeniu dolnej dutej žily maternice;
spať na chrbte, čo prispieva k stlačeniu dolnej dutej žily maternice; Mierne oddelenie placenty - sa nezjavuje a je zistená len v čase ultrazvuku alebo po pôrode, keď lekári vnímajú malú dutinu s tmavými krvnými zrazeninami na detskom mieste.
Mierne oddelenie placenty - sa nezjavuje a je zistená len v čase ultrazvuku alebo po pôrode, keď lekári vnímajú malú dutinu s tmavými krvnými zrazeninami na detskom mieste. V treťom trimestri (28 - 40 týždňov) deštrukcia placenty - priama indikácia pre núdzové doručenie. Počas tohto obdobia placenta už nerastú, takže nemôže kompenzovať stratu miesta. Výnimkou z tohto pravidla je postupné čiastočné oddelenie placenty a absencia krvácania.. V takomto prípade je pravdepodobne, že pôrodná žena bude poslaná do nemocnice pod dohľadom zdravotníckeho personálu..
V treťom trimestri (28 - 40 týždňov) deštrukcia placenty - priama indikácia pre núdzové doručenie. Počas tohto obdobia placenta už nerastú, takže nemôže kompenzovať stratu miesta. Výnimkou z tohto pravidla je postupné čiastočné oddelenie placenty a absencia krvácania.. V takomto prípade je pravdepodobne, že pôrodná žena bude poslaná do nemocnice pod dohľadom zdravotníckeho personálu.. odporúča monitorovať krvný tlak, najmä v prítomnosti hypertenzie;
odporúča monitorovať krvný tlak, najmä v prítomnosti hypertenzie;