
 Všetky choroby sú rovnako nepríjemné. Zhoršujú kvalitu života a v ťažkých prípadoch môžu žiadať o život. Ale pokiaľ ide o intímnu sféru - tieto choroby sú dvojnásobne nepríjemné. Okrem fyziologického utrpenia spôsobujú psychické utrpenie. Tieto ochorenia zahŕňajú Fournierovu chorobu, kvôli ktorému trpí miešok - orgán, ktorého bezpečnosť je kritická pre muža.
Všetky choroby sú rovnako nepríjemné. Zhoršujú kvalitu života a v ťažkých prípadoch môžu žiadať o život. Ale pokiaľ ide o intímnu sféru - tieto choroby sú dvojnásobne nepríjemné. Okrem fyziologického utrpenia spôsobujú psychické utrpenie. Tieto ochorenia zahŕňajú Fournierovu chorobu, kvôli ktorému trpí miešok - orgán, ktorého bezpečnosť je kritická pre muža.
Definícia choroby a jej charakteristiky
 Fournierova choroba - porážka miešku, ktorá začína ako purulentný proces, potom pokračuje ako gangréno-nekrotický. Proces pokrýva všetky vrstvy tela, nie šetriť pokožku, semenníky, ich prílohy a spermatické šnúry.
Fournierova choroba - porážka miešku, ktorá začína ako purulentný proces, potom pokračuje ako gangréno-nekrotický. Proces pokrýva všetky vrstvy tela, nie šetriť pokožku, semenníky, ich prílohy a spermatické šnúry.
Toto ochorenie má niekoľko ďalších mien, "ulovených" medzi klinikmi. Názov "gangrenózna tvár šourka" nie je úplne správny, pretože ochorenie neovplyvňuje čisto pokožku, ako je to u klasickej erysipela pokožky a často začína "z hĺbky" a pokožka sa druhýkrát stiahne. Názvy "Phlegmon of the scrotum" a "Phlegmon Fournier" tiež neodrážajú skutočnosť, pretože choroba sa neobmedzuje len na jednu hnisavosť: proces sa vyvíja veľmi rýchlo a nie je možné ho zastaviť v štádiu tvorby hnisu, aby sa mohla flegónna forma ochorenia oficiálne identifikovať. Na klinike lekári píšu diagnózy "Phlegmon Fournier" a "Gangrene Fournier" v histórii prípadov - v skutočnosti ide o dve štádiá tej istej choroby..
Medzi najmenej spoločné v domácich klinikách synonymických diagnóz sú "Akútna tkanivová nekróza" a "Subfascial genital flegmon", sú častejšie používané našimi zahraničnými kolegami, ktoré by sa mali brať do úvahy pri hľadaní odbornej literatúry. Opäť platí, že diagnóza uvádzajúca len flegmón je nesprávna, ale podobne ako žiadna iná, presne odráža anatomický rys choroby. - proces sa rozprestiera pod fasciou - tenký spojovací tkanivový "film", "jedenie", čo znamená zovšeobecnenie procesu, keď je mieška "nestačí" a ide na širšiu úroveň, zachytávajúce tkanivá priľahlých častí tela.
Z histórie choroby
 Fournierova choroba je patológia z kategórie tých, ktoré sú zriedkavé, preto zakaždým spôsobujú rezonanciu v lekárskej komunite.. Od okamihu prvého opisu v roku 1764 až do roku 1992 (ďalej len presné údaje sú trochu rozporuplné a vyžadujú revíziu), to znamená,, trochu viac ako dve storočia, opísal celkovo približne 600 prípadov tejto choroby. Patológia sa vyvíja veľmi rýchlo a postihuje väčšinou mladých zdravých mužov, čo stále spôsobuje veľa klinických otázok..
Fournierova choroba je patológia z kategórie tých, ktoré sú zriedkavé, preto zakaždým spôsobujú rezonanciu v lekárskej komunite.. Od okamihu prvého opisu v roku 1764 až do roku 1992 (ďalej len presné údaje sú trochu rozporuplné a vyžadujú revíziu), to znamená,, trochu viac ako dve storočia, opísal celkovo približne 600 prípadov tejto choroby. Patológia sa vyvíja veľmi rýchlo a postihuje väčšinou mladých zdravých mužov, čo stále spôsobuje veľa klinických otázok..
Po prvýkrát bola choroba zaznamenaná v roku 1764. Nemecký doktor Bauren opísal bezprecedentnú, bleskovú nekrózu šrotu u 14-ročného chlapca, ktorý bol vyvolaný malým zranením a rýchlo sa rozvinul, aj keď bol teenager úplne zdravý predtým, rástol a vyvíjal sa v prosperujúcom prostredí. O sto rokov neskôr ruskí chirurgovia opísali prvé úspešné výsledky liečby Fournierovej choroby, keď bolo možné nielen zachrániť pacienta, ale aj vrátiť ho do plného života. Hoci gangréna súčasne "jedla" celý šrot, vystavuje semenníky a spermatické šnúry, aby "žili"..
V roku 1883 Francúzsky lekár J.-F. Fournier opísal ďalší prípad ochorenia, systematizoval systematizované informácie, ktoré už boli k dispozícii o patológii a choroba bola pomenovaná po ňom.
Etiológia (príčiny) ochorenia
Doposiaľ neboli presné príčiny ochorenia stanovené. Etiologické faktory sú zdôraznené, ale sú sporné - pretože za takýchto podmienok sa niektorí ľudia ochorejú, choroba prechádza násilne, zatiaľ čo iné ju neovplyvňujú ani pri opakovaných viacerých a výrazných účinkoch provokačných faktorov. Čiastočne zmätok a nepresnosť pri určovaní príčin ochorenia sa vysvetľuje skutočnosťou, že pacienti, ktorí sa snažia, aby posledný nevyjadril citlivý problém, sa obrátili na lekárov v rôznych fázach ochorenia.
Ak vezmeme do úvahy etiologické faktory, ktoré dnes prijala väčšina lekárov, je Fournierova choroba klasifikovaná ako:
 post-traumatickéI - spôsobené mechanickým poškodením miešadla rôznej závažnosti (od drobných zranení až po prítomnosť povrchov rany);
post-traumatickéI - spôsobené mechanickým poškodením miešadla rôznej závažnosti (od drobných zranení až po prítomnosť povrchov rany);- pooperačné - po chirurgickom zákroku na močovom mechúri alebo močovom kanáli; Fournierova choroba sa vyskytla po operáciách, ktoré sa uskutočňovali nielen pri zraneniach, ale aj pri plastických operáciách, čo potvrdzuje skutočnosť, že príčinou patológie bola chirurgická intervencia a nie primárne poškodenie;
- idiopatickej, alebo spontánne, vznikali na pozadí absolútneho fyziologického a anatomického blahobytu, bez vyvolania faktorov a predchádzajúcich ochorení;
- vývoj po alebo na pozadí niektorých organických ochorení, primárne súvisiace s metabolickými poruchami.
Faktory prispievajúce k výskytu tejto choroby alebo zhoršeniu priebehu existujúcej choroby:
- obezita;
- cirhóza pečene rôzneho pôvodu;
- ochorenia ciev nachádzajúcich sa v panvovej oblasti;
 zhoubných novotvarov;
zhoubných novotvarov;- alkoholizmus (vrátane skorých štádií);
- závislosť na drogách (vrátane ranných štádií);
- chronické narušenie endokrinného systému;
- liečba glukokortikoidmi;
- po chemoterapii;
- nutričný nedostatok (nedostatok potrebných produktov pre telo);
- trauma tkaniva perinea;
- krvácanie z konečníka;
- predtým prenášané trhliny rektálnej sliznice;
- močová píšťalka;
- intoxikácia rôznych genezií;
- septicopénia - prítomnosť sekundárnych purulenčných ložísk v tkanivách (v tomto prípade v miešku), ktoré vznikli v dôsledku driftu z primárneho purulentného zamerania.
"Tri" patologických stavov, proti ktorým pacienti najčastejšie pozorovali Fournierovu chorobu:
- diabetes mellitus;
- kardiovaskulárne zlyhanie;
- zlyhanie obličiek.
Choroby, ktoré pravdepodobne komplikuje Fournierova choroba:
- scrotal erysipelas - sa vyskytuje zriedkavo, hlavne počas generalizácie (rozšírenej) erysipela, ktorá zasiahla kožu dolných končatín;
- purulentný zápal tkanív semenníkov a ich príloh (purulentná orchiepididymitída);
- tok moču;
- chirurgická liečba chorôb je jednoducháATA (najmä jej odstránenie - adenomektómia);
- paraproctitis (zápal tkanív okolo konečníka).
Úloha infekcie v etiológii choroby
Existujú dva názory na úlohu infekcie pri rozvoji Fournierovej choroby:
- podľa prvého stanoviska je infekčné činidlo príčinou hnisania v miešku;
- zásadne iný názor - Fournierova choroba sa vyskytuje bez vplyvu mikrobiálnych patogénov - spojili sa už neskôr, keď sa objavili patologické zmeny v tkanivách miešku a zhoršili priebeh ochorenia, ale v žiadnom prípade nepôsobili ako jej hlavná príčina.
V modifikovaných scrotalových tkanivách pacienta s Fournierovou chorobou bola stanovená prítomnosť anaeróbnej (žijúcej bez kyslíka) a aeróbnej (vyžadujúcej kyslík na ich vývoj) infekcie. Vo väčšine prípadov sa objavila Fournierova choroba:
- Staphylococcus aureus;
- hemolytický stafylokok;
- E. coli;
- fekálny enterokokus.
Menej časté boli fuzobaktery a spirochety. V mnohých prípadoch sa zistili asociácie (stabilné komplexy) zástupcov aeróbnych a anaeróbnych infekcií. Takéto "štipendiá" sú obzvlášť nebezpečné: aeróby spotrebúvajú kyslík v tkanivách miešku, čím prispievajú k prosperite anaeróbov nenávidiacich kyslík - takýto synergizmus vedie k mimoriadne rýchlemu nadmernému vyčerpaniu a nekróze šrotu.
Existujú aj názory na zavedenie infekčného agens do tkaniva u Fournierovej choroby:
- je vyvolaná endogénnou infekciou - ten, ktorý žil v tkanivách šrotu (a nielen) v polo-spánku, bez akéhokoľvek prejavu, ale v istom čase sa stal aktívnejším. Hypotéza endogénnej infekcie pri tejto chorobe nie je bez významu, pretože uľahčuje pochopenie toho, prečo hnisanie šourka s následným gangrenóznym procesom vzniklo "na rovine", bez zjavného dôvodu a rýchlo sa rozvinulo;
- je spôsobená exogénnou infekciou - ktorý preniká z vonkajšieho prostredia.
Exogénna infekcia sa môže dostať do tkaniva skrutky:
- poškodením kože moku a penisu;
- z urogenitálneho traktu alebo adrektálnej oblasti (tkanivá umiestnené okolo konečníka) počas infekčnej lézie.
Anatomické znaky miešku, ktoré prispievajú k vzniku Fournierovej choroby
Šourka je jemné stvorenie. Jeho anatomické a fyziologické znaky, ktoré prispievajú k vzniku Fournierovej choroby, sú nasledovné:
- Epidermia, ktorej príroda má ochranné schopnosti, je tenšia než na iných miestach pokožky, je slabšia a neregeneruje tak dôverne ako epidermis pokožky v iných oblastiach;
- epiteliálna vrstva je voľnejšia, ak ju skúmate pod mikroskopom, potom je tu nejaký druh "fluffiness" - to uľahčuje zavedenie mikroorganizmov do hlbších tkanív šrotu
- v hrubšej kože je viac potu a mazových žliaz ako v iných oblastiach ľudského tela - a mikroorganizmy sa im radi zhromažďujú a žijú; prítomnosť vlasových folikulov na tomto mieste, kde môžu tiež žiť potenciálne mikrobiálne patogény, tiež prispieva k akumulácii infekcie. Takáto koncentrácia "bývania" na infekciu spôsobuje, že scrot je zraniteľnejší voči infekčnej lézii;
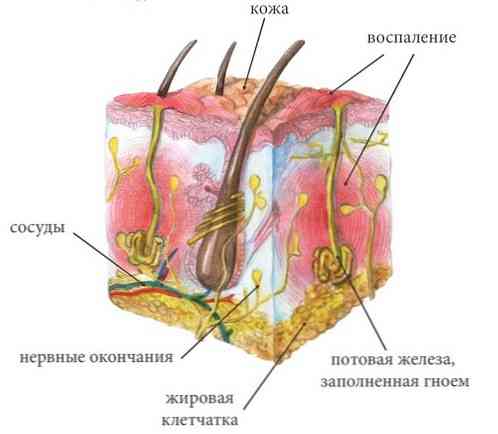
- subkutánne mastné tkanivo v miešku je slabé, jeho tukové tkanivo je tiež voľné, čo prispieva k rýchlej penetrácii patogénov do hlbšie umiestnených tkanív.
Patogenéza (vývoj) Fournierovej choroby
 Predovšetkým v tkanivách miešku sa vyvinie zápalový proces, ktorý spúšťa proces tvorby krvných zrazenín. Malé žilové a lymfatické cievy, s ktorými je hrudná tkanina husto preniknutá, sú rýchlo naplnené malými krvnými zrazeninami - a keďže vaskulárna sieť v tejto oblasti je dobre rozvinutá, zameranie poškodenia krvných zrazenín je dosť rozsiahle. BPo pomerne krátkom čase, keď sa hromadí počet krvných zrazenín a prietok krvi už nie je schopný ich umyť, vzniká trombóza (upchatie) žilových a lymfatických ciev v miešku. Klinicky sa to prejavuje jej opuchom..
Predovšetkým v tkanivách miešku sa vyvinie zápalový proces, ktorý spúšťa proces tvorby krvných zrazenín. Malé žilové a lymfatické cievy, s ktorými je hrudná tkanina husto preniknutá, sú rýchlo naplnené malými krvnými zrazeninami - a keďže vaskulárna sieť v tejto oblasti je dobre rozvinutá, zameranie poškodenia krvných zrazenín je dosť rozsiahle. BPo pomerne krátkom čase, keď sa hromadí počet krvných zrazenín a prietok krvi už nie je schopný ich umyť, vzniká trombóza (upchatie) žilových a lymfatických ciev v miešku. Klinicky sa to prejavuje jej opuchom..
Zdurený tlak tkaniva na arteriálnych kmeňoch. Arteriálna šrotová sieťka je slabo rozvinutá, a preto nedostatok kyslíka a živín v tkanivách miešku sa vyskytuje veľmi rýchlo v dôsledku prekrývajúcich sa artérií a prudkého zhoršenia mikrocirkulácie.. Opuchnuté tkanivá tiež vyvíjajú tlak na žilové cievy, ich tok krvi sa spomaľuje, čo spôsobuje takzvaný začarovaný kruh. Ischémia (hladovanie kyslíkom), zastavenie prietoku krvi do tkaniva (infarkt) a v dôsledku toho sa rozvinie tkanivová nekróza. Infekčné činidlo nespáva - mikroabscesy sa tvoria v tkanivách miešku, ktoré v pomerne krátkom časovom období zlučujú scrotum do jedného veľkého purulentného zamerania. Na koncových stupňoch sa fúzie a mŕtve tkanivá značne ťažko odlišujú vizuálne medzi sebou - podľa slov klasiky, "kone, ľudia, zmiešaní vo zväzku".
Klinické prejavy ochorenia
Fournierova choroba má jasné klinické príznaky a nevyžaduje ďalšie diagnostické metódy..
V zriedkavých prípadoch sa tzv. Štádium prodromy, tj štádium pred vznikom indikatívnych príznakov, oneskorí až na 2-7 dní - počas tohto obdobia sa opuch šľacha postupne zvyšuje a bolesť sa pomaly zvyšuje. V prevažujúcom počte prípadov sa choroba začína náhle zhora, klinická starostlivosť rýchlo rastie. Na strane šourka sú jasne definované klasické príznaky zápalového procesu:
- sčervenanie kože;
- opuch tkanív;
- miestne zvýšenie teploty;
- bolesť pocitu, ďalej a bez nej;
- bolesť počas ejakulácie a jej ďalšie porušenie.
Ak prevažuje anaeróbna infekcia, keď pocítite miešku, pozorujeme krepitus - charakteristickú krízu spôsobenú prasknutím vzduchových bublín nahromadených v tkanivách.

Veľmi rýchlo sa zväčšuje ostrý opuch, rozširuje sa a stane sa napätý, pretože pre bolesť je nemožné sa ho dotknúť. Puffiness sa rýchlo rozširuje na penis a blízke tkanivá - rozkroky, pubis. Vzhľadom na rozšírenie výrazného edému do penisu jeho mäkké tkanivá môžu stlačiť močovú rúru až do ukončenia plnej priechodnosti a výskytu akútnej retencie moču. Len niekoľko hodín od nástupu klinických prejavov ochorenia sa koža miešku stáva tmavo červenou ako varená repa, potom výrazne fialová, farba baklažánu.
Po krátkom štádiu napätia v slezinových tkanivách sa odhalia zmäkčujúce plochy - to znamená, že stupeň infiltrácie prechádza do fázy hnojenia.. Zdá sa, že sa objavujú hnisy, ktoré sa rýchlo zväčšujú, "vymývajú" mäkké tkanivá medzi sebou a zlúčia sa do jedného obrovského abscesu. Niekedy pred fúziou vyrážajú povrchové ložiská hnisavosti, hnis sa uvoľňuje von a mokro sa mierne znižuje..
Len pár hodín od začiatku procesu sa začína proces nekrózy tkaniva.. Charakteristicky sa nekróza subkutánneho mastného tkaniva vyvíja rýchlejšie ako smrť kože. Preto to, čo je viditeľné pre oko, nemusí zodpovedať závažnosti ochorenia. - pod nezmeneným alebo nemodifikovaným kožným tkanivom smrť v hlbinách sa môže rýchlo rozvinúť.
V niektorých prípadoch celé šourka. Mŕtve tkanivo je oddelené, kým sú semenníky odhalené, ich príchytky a deferentné šnúry sú vystavené.. V niektorých prípadoch môže poškodenie mäkkého tkaniva postihnúť penis - môže mu vredovitá hlava.
Súbežne s vývojom hnisavosti a nekrózy sa spájajú inguinálna lymfangitída (zápal inguinálnych lymfatických ciev) a lymfadenitída (zápal inguinálnych lymfatických uzlín). Lymfatické uzliny sú veľké, bolestivé, cítili sa vo forme zhutnených valcov. Ak sú tieto guľky spájané s okolitými tkanivami, môže to byť príznakom onkogenézy - iné charakteristické symptómy však zabránia diagnostikovaniu Fournierovej choroby..
Vzhľadom na prítomnosť hnisov a mŕtvych tkanív v tele sa pozorujú príznaky silnej intoxikácie:
- hypertermia (zvýšená telesná teplota) na 39-40 stupňov Celzia;
- triaška;
- bolesti hlavy;
- nevoľnosť a vracanie, ktoré nie sú spojené s jedlom.
Zvýšenie príznakov intoxikácie (najmä teploty) poukazuje na výskyt sepsy, keď infekcia, ktorá sa neobmedzuje na miešku a blízke tkanivá, preniká do krvného obehu a šíri sa po celom tele.

Súčasne sa nekróza rozšíri do tkanív ďaleko za mieškou a perineom.. V závažných prípadoch môže tkanivová nekróza prejsť do stehien, kokyxu, sacrumu, prednej brušnej steny (dokonca aj na úrovni pupka a vyššie). Ulcerácie sú hlboké, ich povrch je pokrytý hnisom zmiešaným so špinavým detritusom (zvyšky mŕtvej tkaniva, s ktorými imunitný systém bojuje na miestnej úrovni, snaží sa očistiť ich telo). V závažných prípadoch sa gangréna "vyhladzuje" mäkké tkanivo do takej miery, že aponeuróza (hustá spojivová tkanina) svalov prednej brušnej steny môže byť holá. Ak sa proces "plazil" na stehnách - femorálna fascia môže byť holá.
Po 5 až 8 dňoch od nástupu ochorenia sa proces stáva stabilným.. Vytvorila tzv. Demarkačnú líniu, ktorá je druhom separátora medzi mŕtvymi a prežívajúcimi tkanivami. Obdobie rehabilitácie môže trvať niekoľko týždňov - počas tohto obdobia sa v mieste mŕtveho tkaniva vytvorí spojivové tkanivo, ktoré tvoria jazvy, ktoré deformujú vonkajšie genitálie a tie oblasti, na ktorých sa nekróza rozšírila do tkaniva..
diagnostika
V prevažnej väčšine prípadov sa diagnostika Fournierovej choroby bez problémov uskutočňuje výlučne na základe klinických symptómov:
- sťažnosti pacienta;
- vyšetrenie vonkajších pohlavných orgánov;
- opatrný pocit scrotal.
Diagnóza je založená na troch hlavných diagnostických "veľrýb":
- močové hnisavé a potom mŕtve;
- zničenie tkanív prechádza rýchlosťou blesku;
- príznaky intoxikácie - vyslovujú sa a vyskytujú veľmi rýchlo.
Charakteristický klinický obraz umožňuje robiť bez použitia ďalších (laboratórnych a inštrumentálnych) výskumných metód.. Všeobecný krvný test sa vykoná len na účely sledovania miery, v akej je vyjadrená odpoveď tela na miestne zmeny v miešku - objavujú sa nešpecifické znaky charakteristické pre zápalový proces:
- zvýšenie počtu leukocytov s typickým posunom doľava;
- zvýšenie ESR (ROE).
Laboratórne testy sa môžu použiť aj na zistenie, ktorý patogén spôsobil hojenie a predpisovanie cielenej antibakteriálnej liečby.. Pre toto použitie:
- výsev a štúdium pestovaných plodín;
- mikrobiologické vyšetrenie tkanív pod mikroskopom.
Dodatočné diagnostické metódy pre pomalý vývoj ochorenia budú užitočné, čo sa zriedkavo stáva:
- Röntgen - s nástupom Fournierovej choroby vyvolanej anaeróbmi pomôže identifikovať plyn v mäkkých tkanivách;
- Ultrazvuk varlat - uľahčí diferenciálnu diagnostiku s inými ochoreniami semenníkov;
- štúdiu zrážania krvi - pomôže posúdiť tzv. sepsu vyvolanú koagulopatiu (koagulačnú poruchu spôsobenú začínajúcou sepsou, ktorá sa klinicky prejavuje trochu neskôr ako zmeny v krvi).
Diferenciálna (rozlišovacia) diagnostika
Charakteristické symptómy nezmení Fournierovu chorobu inými ochoreniami.. Ale niekedy, najmä s pomalým rozložením, musí byť patológia odlišná od takých stavov, ako sú:
- hnisavý stupeň akútnej orchiepididymitídy;
- inguinálna-scrotalová hernia v štádiu porušenia;
- následky traumy na šourku a jeho obsah;
- mäkký chancre - syfilitická lézia vonkajších pohlavných orgánov;
- gangrénovú balanitídu - tkanivovú nekrózu žalúdočného penisu (najmä pri ťažkom diabete mellitus).
Fulminantové rozšírenie procesu je jednou z hlavných klinických nuancií, ktoré potvrdzujú diagnózu Fournierovej choroby.
liečba
Vzhľadom na rýchlo sa rozvíjajúce zmeny, ktoré môžu ohroziť život, by mal byť pacient s Fournierovou chorobou stanovený na jednotke intenzívnej starostlivosti - v núdzovom prípade na jednotke intenzívnej starostlivosti v chirurgickej jednotke (purulentná chirurgia vo veľkých klinikách).
Liečba - kombinovaná:
- operatívna intervencia;
- konzervatívnou terapiou.
Chirurgický zákrok sa vykonáva okamžite.. Počas operácie vykonajte nasledujúce kroky:
 vykonať rozsiahlu disekciu pokožky (až po zachytávanie nezmenenej pokožky, berúc do úvahy skrytý ničivý proces pod ňou);
vykonať rozsiahlu disekciu pokožky (až po zachytávanie nezmenenej pokožky, berúc do úvahy skrytý ničivý proces pod ňou);- nekrotické tkanivá sa vyrezávajú zachytením zdravých tkanív, v ktorých sa proces už môže začať na histologickej úrovni;
- tkanivá čistiť hnis čo najviac, prezrieť aj tie najmenšie "vrecká" na jeho prítomnosť; v rovnakom čase jemný princíp je kontraindikovaný - tkanivové preklady sú zničené, pomocou nástrojov a prstov kontrolujú najmenšiu "medzeru", aby sa maximálne vyčistili dutiny z hnisu a detritus;
- v niekoľkých štádiách sa dutina šúta dezinfikuje (umyje sa antibakteriálnymi roztokmi) a pri rozsiahlom rozložení hnisavosti a nekrózy sa všetky dutiny vytvárajú počas chirurgického zákroku nekrotických ohniská;
- všetky dutiny vtiahnuté do procesu sú vyčerpané - sú ponorené do nich jedným koncom trubice, cez druhý koniec ktorého zostávajúci purulentno-nekrotický obsah vystupuje po niekoľko dní;
- ak je podozrenie na anaeróbnu infekciu, tak sa vytvárajú takzvané zárezy na kožu, aby sa umožnil prístup kyslíka k tkanivám, v ktorých infekcia zomiera, ak je prítomná.
Chirurgický zákrok je tiež dôležitý v období po zotavení - v prípade tvorby deformujúcich jaziev sa vytvárajú plastické tkanivá (najmä šourka).
S Fournierovou chorobou konzervatívna liečba nie je len lekárskym vymenovaním. Lekársky komplex zahŕňa:
 antibakteriálna liečba s prihliadnutím na citlivosť mikroorganizmov zistených v tkanivách pacienta;
antibakteriálna liečba s prihliadnutím na citlivosť mikroorganizmov zistených v tkanivách pacienta;- infúzna terapia na dehydratáciu;
- detoxikácia - nielen infúzna terapia, ale aj tzv. extrakorporálne metódy (ultrafialová expozícia krvi (UVR), výmena plazmy, s technickými schopnosťami kliniky - hemosorpcia);
- imunostimulačné liečivá;
- injekčné vitamíny (najmä skupina B, ktoré podporujú regeneráciu tkaniva);
- v pokročilých a ťažkých prípadoch - antigangrénovo sérum;
- ak je podozrenie na anaeróbnu infekciu - hyperbarická oxygenácia (pobyt v špeciálnych tlakových komorách na okysličovanie tkanív).
Prognóza a výsledok Fournierovej choroby
S včasnou liečbou a bezprostredným začatím liečby je prognóza priaznivá. Zároveň trvá Fournierova choroba v priemere 8-12 dní.. S hlbokým rozšírením procesu po ošetrení dochádza k rozsiahlemu zjazveniu tkanív, ktoré vo väčšine prípadov vedie k kozmetickej poruche, ale môže tiež spôsobiť postihnutie (napríklad poruchy močenia v dôsledku deformácie penisu).
Smrteľné výsledky sú pomerne časté.. Štatistické údaje o Fournierovej chorobe poskytnuté rôznymi autormi sú výrazne odlišné - začiatok úmrtia sa zaznamenáva v nasledujúcich medziach: od 1,5-11% do 35-80% prípadov. Vo väčšine prípadov je tento výsledok spôsobený oneskoreným zistením Fournierovej choroby.. Hlavné dôvody neskorej diagnózy:
- ťažká obezita, keď sa pacient nedokáže pozrieť na jeho pohlavný orgán a nezaznamená narastajúce zmeny v miešku, zatiaľ čo prah bolesti môže byť dosť vysoký a subjektívne sa choroba v počiatočných štádiách nezačne narušovať;
- jemnosť problému, a preto pacienti trvajú dlho, kým idú k lekárovi, alebo dokonca odmietnu ísť na kliniku a pokúsia sa o liečbu ľudovými prostriedkami;
- arogancia, nádej, že "seba sama".
Je dôležité! Preto napriek skutočnosti, že Fournierova choroba sa považuje na celom svete za zriedkavú chorobu, s najmenšími zmenami od šourka a penisu, mali by ste sa poradiť s lekárom, aby ste mali čas na "prekonanie" rýchlo sa rozvíjajúceho ochorenia.
Preventívne opatrenia
 Aby sa zabránilo riziku rozvoja Fournierovej choroby, treba sa vyhnúť faktorom, ktoré prispievajú k jej vzniku.. Muži si musia pamätať na to, že je potrebné liečiť šrotu veľmi starostlivo, aj keď sa zdá, že nič nevedie k problémom - napríklad, buďte opatrní počas sexu, nehovoriac o možnosti vážnejších zranení v domácnosti a v práci.
Aby sa zabránilo riziku rozvoja Fournierovej choroby, treba sa vyhnúť faktorom, ktoré prispievajú k jej vzniku.. Muži si musia pamätať na to, že je potrebné liečiť šrotu veľmi starostlivo, aj keď sa zdá, že nič nevedie k problémom - napríklad, buďte opatrní počas sexu, nehovoriac o možnosti vážnejších zranení v domácnosti a v práci.
Denná opatrná osobná hygiena vonkajších pohlavných orgánov zabráni vzniku infekcie, ktorá je priamou príčinou hnisania u Fournierovej choroby. Odporúča sa vytvoriť hygienické a hygienické podmienky tak, aby po každom použití toalety bolo možné umyť vonkajšie pohlavné orgány, perineum a oblasť okolo konečníka s vodou a mydlom (gélom).. Je dôležité, že moslimovia a hinduisti, ktorí používajú toaletný papier namiesto toalety a kúpanie, Fournierovu chorobu boli extrémne zriedkavé.
Kovtonyuk Oksana Vladimirovna, lekárka, chirurg, konzultant lekár


 post-traumatickéI - spôsobené mechanickým poškodením miešadla rôznej závažnosti (od drobných zranení až po prítomnosť povrchov rany);
post-traumatickéI - spôsobené mechanickým poškodením miešadla rôznej závažnosti (od drobných zranení až po prítomnosť povrchov rany); zhoubných novotvarov;
zhoubných novotvarov;
 vykonať rozsiahlu disekciu pokožky (až po zachytávanie nezmenenej pokožky, berúc do úvahy skrytý ničivý proces pod ňou);
vykonať rozsiahlu disekciu pokožky (až po zachytávanie nezmenenej pokožky, berúc do úvahy skrytý ničivý proces pod ňou); antibakteriálna liečba s prihliadnutím na citlivosť mikroorganizmov zistených v tkanivách pacienta;
antibakteriálna liečba s prihliadnutím na citlivosť mikroorganizmov zistených v tkanivách pacienta;