
 Pygoderma gangréna je ochorenie kože, ktoré sa prejavuje nekrózou tkaniva a tvorbou vredov pokrytých purulentnými sekrétmi. Choroba sa vyskytuje na pozadí rôznych systémových patológií, preto sa vzťahuje na sekundárne.
Pygoderma gangréna je ochorenie kože, ktoré sa prejavuje nekrózou tkaniva a tvorbou vredov pokrytých purulentnými sekrétmi. Choroba sa vyskytuje na pozadí rôznych systémových patológií, preto sa vzťahuje na sekundárne.
Táto patológia má niekoľko klinických odrôd, ale klasickým prejavom je ulcerácia kože..
Diagnóza zohľadňuje prítomnosť systémových ochorení v anamnéze a identifikáciu pyrogénnych (purulentných) vredov.
Aby sme zachránili pacienta pred pyodermickou gangrémiou, je dôležité liečiť nielen výsledné vredy, ale aj primárnu patológiu, ktorá viedla k vzniku tejto patológie..
Všeobecné údaje
Pygoderma gangréna je závažná progresívna nekróza kože. Zároveň sú zaznamenané významné trofické poruchy, kvôli čomu značne trpí kvalita života pacientov..
Venujte pozornosťKaždoročne sa deteguje pyoderma gangréna u 1-3 na 100 000 ľudí. Tento výskyt nie je vysoký, ale keďže patológia sa vyskytuje na pozadí mnohých "populárnych" ochorení, znamená to, že nikto nie je im imunný, pretože neexistujú žiadni ľudia, ktorí v živote nemali žiadnu chorobu.
Často gangrenózna pyodermia sa objavuje na pozadí patológií, ako sú:
- zápalové poškodenie rôznych častí gastrointestinálneho traktu (v 30% klinických prípadov opísanej patológie);
- patergia - rôzne formy zmien v citlivosti tela na akékoľvek činidlá;
- artritída - zápal kĺbov;
- nádory (vrátane leukémie - zhubné ochorenia kostnej drene, pri ktorých dochádza k nekontrolovanému nahromadeniu nedospelých bielych buniek).
 Na rozdiel od iných ochorení kože, pyoderma gangrenosum bola študovaná pomerne nedávno - na začiatku minulého storočia..
Na rozdiel od iných ochorení kože, pyoderma gangrenosum bola študovaná pomerne nedávno - na začiatku minulého storočia..
Popísaná choroba má iné názvy - to je geometrický fageenizmus, ulceratívna dermatitída, serpinginujúca a gangréno-ulceratívna vegetatívna pyoderma. Používajú sa v závislosti od charakteristík hlavného symptómu - purulentno-nekrotických vredov. Fungenická forma patológie sa rozvíja v populácii, ktorá obýva výhradne tropické a subtropické krajiny severných a južných pologulí (tie, v ktorých je podnebie vlhké a horúce). Ďalšie formy sa vyvíjajú bez georeferencovania..
Pyrogénna gangréza sa môže vyskytnúť v ľubovoľnom veku, ale pozorovalo sa, že najvyšší výskyt je vo vekovej skupine 20 až 40 rokov a deti zriedkavo ochorejú. Zástupcovia žien trpia častejšie ako muži.
Pacienti vykonávajú dohľad nad dermatológmi as výraznými hnisavými kožnými léziami - chirurgmi.
Príčiny Pyoderma gangrenia
Priame dôvody, pre ktoré začína hojenie a smrť kože s gangrénovou pyodermou, nie sú známe. Skutočnosť, že sa patológia vyvíja na pozadí mnohých chorôb, neumožňuje tvrdiť, že ide o okamžitý impulz pre jej výskyt. Bolo predložených niekoľko teórií, podľa ktorých klinickí a vedci vysvetľujú pravdepodobné príčiny gangrénovej pyodermy.. Najpravdepodobnejšie sú teórie:
- dedičný;
- imúnny.
Zástancovia dedičnej teórie pracujú na skutočnosti, že gangrenózna pyodermia vo forme komplexu symptómov je súčasťou niektorých zriedkavých geneticky určených chorôb.. Sú to syndrómy:
- PAPA - sa prejavuje purulentnou artritídou, pyoderma gangrenosum, gangrénovým akné;
- PASH - počas tohto syndrómu, okrem gangrénovej pyodermy, sa u pacientov zistí akné a purulentná hydraradenitída;
- PASS - syndróm sa prejavuje ako hnisavá artritída, pyoderma gangrenosum, akné (tvorba zápalových uzlín v koži) a purulentná hydradenitída (zápal potnej žľazy).
Zistilo sa, že príčinou uvedených syndrómov sú génové mutácie pod označením PSTPI1 / CD2BP1.
Zástancovia imunitnej teórie vývoja pyodermálnej gangrénie tvrdia, že táto choroba je spôsobená zvýšenou citlivosťou kože na rôzne faktory - exogénne (z prostredia) alebo endogénne (poškodené v tkanivách tela). Preto sa považujú za provokatérov:
- priamo imúnne choroby;
- fyzické faktory;
- chemické faktory;
- infekčná lézia;
- somatické patológie tela;
- jeho vyčerpanie;
- endokrinné posuny;
- zlé návyky.
Imúnne patológie, ktoré môžu vyvolať vývoj pyodermy gangrenosum, sú:
- vrodené poruchy imunitnej nedostatočnosti;
- získané imunitné choroby - AIDS.
Fyzikálne faktory, ktoré prispievajú k citlivosti pokožky, proti ktorej sa môže vyskytnúť gangréna pyoderma, sú:
- zmena teploty;
- mechanický účinok na pokožku;
- ionizujúceho žiarenia.
Z teplotných faktorov je najdôležitejšia hypotermia a omrzliny..
Venujte pozornosťMechanickým účinkom, ktorý prispieva k rozvoju pyodermy gangrenosum, je akékoľvek poškodenie kože. Môžu byť dokonca nevyjasnené modriny alebo kusy..
Ionizujúce žiarenie, ktoré podľa imunitnej teórie prispieva k rozvoju gangrénovej pyodermy, sa môže pozorovať pri kontakte s rádioaktívnymi látkami alebo zariadeniami v dôsledku odbornej činnosti, vyšetrenia (rádiologickej diagnostiky) alebo liečby (rádioterapia malígnych novotvarov).
Chemické faktory ovplyvňujú nielen celkovú imunitu, prispievajú podľa imunitnej teórie k vývoju opísanej choroby, ale tiež priamo dráždia pokožku, čo zvyšuje šance na gangrénovú pyodermu u citlivých ľudí. Tieto faktory zahŕňajú domáce spotrebiče, ako aj chemické agresívne zlúčeniny, ktoré sa používajú vo výrobe alebo v poľnohospodárstve..
Podľa imunitnej teórie infekcia, ktorá vstúpila do tela, nielen oslabuje imunitnú odpoveď, ale aj ju deformuje, čo vedie k zvýšeniu citlivosti pokožky na vonkajšie faktory a zvyšuje riziko gangrénovej pyodermy.
Závažné somatické patológie ovplyvňujú imunitný systém, čím prispievajú k rozvoju gangrenózneho pyodermu. Najčastejšie ide o choroby životne dôležitých systémov - respiračné a kardiovaskulárne.
Vyčerpanie tela, ktoré prispieva k zhoršeniu imunity a rozvoju gangrénovej pyodermy, sa môže vyvinúť za takých okolností, ako sú:
- podvýživa alebo hlad;
- stav po ťažkých dlhých operáciách - najmä brušnej;
- kritické podmienky (kóma).
Z endokrinných patológií môže mať diabetu (narušenie metabolizmu uhľohydrátov s nedostatkom inzulínu) a patológii štítnej žľazy, ktorá je zodpovedná za metabolické procesy, najviac škodlivý účinok..
Je dôležitéVšetky zlé návyky prispievajú k porušovaniu imunity a preto sa nepriamo podieľajú na vývoji gangrénovej pyodermy - fajčenie, zneužívanie alkoholu, užívanie drog.
Z 25% až 50% klinických prípadov gangrénovej pyodermie je idiopatická povaha - to znamená, že nie je jasné, na pozadí ktorého patogénnych faktorov sa vyskytla..
Vývoj patológie
Mechanizmy vývoja pyodermy gangrenosum, ako aj príčinné faktory, nie sú úplne pochopené..
Podľa imunitnej teórie je pozorované nasledujúce. Progokatívne faktory nepriaznivo ovplyvňujú imunitný systém. Niektoré imunitné bunky začínajú "neplánované" na produkciu protilátok, ktoré vedú k zvýšeniu citlivosti pokožky. Ďalšie supresorové bunky sa pokúšajú potlačiť výsledné protilátky. Konečným výsledkom je nestandardná imunitná odpoveď - tvorí sa tkanivová nekróza.
Bez ohľadu na príčiny a mechanizmy spustenia patologického procesu prebieha tvorba vredov v gangrénovom pyoderme v troch fázach: to sú fázy:
- imunitné odpovede;
- chemické poruchy;
- fyziologické poruchy.

Vo fáze imunitných reakcií sa protilátky nahromadia v koži a zvyšujú jej citlivosť..
V štádiu chemických porúch sa aktivujú enzýmy, tavia zlúčeniny, ktoré tvoria bunky a tkanivá. Okrem toho kožné bunky začnú produkovať biologicky aktívne látky, ktoré vyvolávajú vznik zápalu..
V štádiu fyziologických porúch sú cievy kože zničené, kvôli ktorému trpí trofická (výživa), kvôli pôstu sa tkanivá začnú rozpadávať - dochádza k ulceróznej lézii kože.
Bolo identifikovaných niekoľko druhov pyodermickej gangrény:
- klasická (ulceratívna);
- atypická;
- posttraumatický;
- phagedenic;
- malígny granulomatózny povrch.
V prípade klasického pyoderma gangrenosum sa objavujú rozsiahle hlboké vredy s fialovým odtieňom, ich okraje visia na povrchu kožného defektu.. Ich výskyt je spojený so systémovými poruchami gastrointestinálneho traktu, kĺbov, pľúc - najčastejšie ide o ochorenia, ako sú:
- pyostomatitis - purulentný zápal sliznice, ktorý obložil dutinu ústnej dutiny;
- purulentná gangrenózna lézia malého a hrubého čreva;
- gangréna okolo orbitálnych tkanív;
- purulentná-gangrenózna lézia slizníc horných dýchacích ciest.
Existujú dva typy atypických gangrénových pyodermov:
- bulózny;
- pustulárnu.
V prvom prípade sa vyvinú pľuzgiere, v druhej - pustulárne erupcie pozdĺž okrajov vredov..
Post-traumatická gangréná pyoderma sa vyskytuje pri poranení kože na pozadí zvýšenej citlivosti tela.
S fagenetickou formou tejto patológie sa objavuje veľa vredov, ktorých dno je pevne zvarené s okolitými tkanivami..
Venujte pozornosťMalígna povrchná granulomatózna gangréza pyoderma sa vyvíja v systémových patologických ochoreniach a malígnych novotvaroch.
Symptómy Pyoderma gangrenosum

Klinický obraz pyodermy gangrenosum sa prejavuje rôznymi zmenami kože, ktoré sa neustále rozvíjajú..
Po prvé, na povrchu kože sa objaví vyrážka vo forme viacerých variť. Vyskytujú sa na pozadí sčervenania kože a môžu byť naplnené priehľadným alebo hemoragickým (krvavým) obsahom. Koža v mieste výbuchu infiltrovala - stala sa hustá. Na pozadí takejto infiltrácie sa čoskoro objavujú ostrovčeky tkaniva s odmietaním vredov. Charakteristika takýchto vredov:
- v tvare - tvar je nesprávny, veľmi variabilný. Niekedy nie sú viditeľné jasné obrysy vredov;
- vo veľkosti - často dosahujú priemernú veľkosť dlaň dospelého;
- na postup - zvýšenie hĺbky a šírky.
Na vrchole vývoja je patologické zameranie pevný ulceratívny povrch. Jeho charakteristiky:
- okraje vo forme valčekov;
- originálne "ozdoby" zo zvyškov epidermy;
- kopcovité dno pokryté jasnými granulaciami;
- špinavý zápach.
Samotný vred je doslova preplnený patologickým obsahom:
- pus;
- krvné zrazeniny;
- zvyšky epidermy.
Ďalej je zaznamenaná regresia (opačný vývoj) vredov - očistenie (abnormálne tkanivá sú odvrhnuté), opätovná epitelizácia (pokrytie vrstvou epiteliálnych buniek) a plnenie spojivovým tkanivom s tvorbou jaziev.
Pacienti naznačujú prítomnosť vredov - nemajú žiadne iné sťažnosti.. Niekedy možno pozorovať:
- artralgia - bolesť kĺbov;
- myalgia - bolesť svalov.
Ale vo všeobecnosti je všeobecný stav málo narušený, bolesť môže byť narušená iba počas vzniku vredov.
Klinický obraz pyodermy gangrenosum je celkom charakteristický - často táto choroba začína akútne, ale rýchlo sa mení na chronickú formu, jej priebeh je zvlnený, s častým striedaním periódy remisie a exacerbácie.
Je dôležitéV 50% všetkých diagnostikovaných prípadov sa patologický proces vyvíja na koži nohy. Samotné krídlo je zvyčajne jedno.
Ak sa objavia vredy z hrudníka, sú najčastejšie násobné a tvoria sa hlavne na pohlavných orgánoch.. Charakteristické znaky tohto druhu pyoderma gangrenosum sú zaznamenané:
- rýchla tvorba vredov;
- ich tesnú súdržnosť so základnými tkanivami;
- ostrými okrajmi okolo defektu kože a ich hustou štruktúrou;
- vzhľad sivého kvetu na type dipteroidu.
diagnostika pyoderma gangrenous
Diagnóza sa uskutočňuje na základe sťažností pacienta, údajov o anamnéze (pacient musí opísať, ako sa zmenila koža v mieste lézie), výsledky ďalších výskumných metód (fyzikálne, inštrumentálne, laboratórne). Konzultácie so súvisiacimi odborníkmi sú tiež dôležité, pretože pyoderma gangrézia je interdisciplinárne ochorenie, ktoré môže byť spojené s rôznymi ochoreniami rôznych orgánov a systémov..
Údaje o fyzikálnych vyšetreniach sú nasledovné:
- pri vyšetrení sa zistia veľké vredy s vyššie uvedenými charakteristikami;
- palpácia (palpácia) - výrazná citlivosť tkanív okolo vredov.
Rozsah inštrumentálnych metód výskumu je veľmi široký a závisí od patológie gangrénovej pyodermy.. Môže sa konať:
- elektrokardiografia (EKG) - grafické zaznamenávanie elektrických potenciálov srdca s následnou analýzou;
- rádiografia kĺbov;
- fibroesophagogastroduodenoscopy - štúdium pažeráka, žalúdka a počiatočných častí dvanástnika 12 pomocou fibroskopu (typ endoskopu so zabudovanou optikou a osvetlením)
a mnoho ďalších.
Laboratórne výskumné metódy, ktoré sa podieľajú na diagnostike pyoderma gangrenosum, sú:
 úplný krvný obraz - určený výrazným zvýšením počtu leukocytov so zmenou leukocytového vzorca na ľavej strane a zvýšením ESR;
úplný krvný obraz - určený výrazným zvýšením počtu leukocytov so zmenou leukocytového vzorca na ľavej strane a zvýšením ESR;- histologické vyšetrenie - štúdia pod mikroskopom biopsie steny vredov. Nie je to vždy orientačné, ale v ťažkých prípadoch sa odporúča diferenciálna diagnostika s vredmi iného pôvodu. Biopsia odhaľuje zhutnenie tkaniva, ostrovčeky nekrózy, hnis;
- elektroforéza srvátkových bielkovín - umožňuje identifikovať porušenia proteínového metabolizmu, ktoré možno pozorovať pri pyoderme gangrenosum;
- mykotické vyšetrenie - pod mikroskopom preskúmať obsah vredov na prítomnosť patogénnych húb;
- bakterioskopické vyšetrenie - obsah vredov sa vyšetruje pod mikroskopom na identifikáciu patogénnej flóry;
- bakteriologické vyšetrenie - zasievajú obsah vredov na špeciálne živné médiá, očakávajú rast kolónie, určujú pôvodcu.
Diferenciálna diagnostika
Diferenciálna (charakteristická) diagnóza gangrénovej pyodermie sa uskutočňuje s takými ochoreniami a patologickými stavmi, ako sú:
- ulcerózna tuberkulóza kože - výskyt tuberkulóznych lézií v pokožke s následným vývojom jej defektov;
- terciálny syfilis je tretie obdobie syfilisu, ktoré sa vyvíja u pacientov, ktorí neboli vyliečení alebo ktorí neboli vôbec liečení. Prejavuje sa výskyt syfilitových infiltrátov;
- hlboká koža - kožné lézie s patogénnymi hubami;
- vegetatívna ulcerózna pyodermia - hnisavá zápalová kožná lézia, pri ktorej sa vytvárajú vredy s prehĺtaním na okrajoch;
- karbunka - akútny hnisavý-nekrotický zápal kože a podkožného tkaniva okolo vlasových folikulov a mazových žliaz. Môže to byť nielen nešpecifická karbunka, ale aj symptóm určitých patológií - napríklad antrax;
- Wegenerova granulomatóza - nekrotická vaskulitída (zápal steny) malých ciev s tvorbou granulómov (tuleňov) vo svojich stenách a okolitých tkanivách;
- panikulitída - zápal podkožného mastného tkaniva, ktorý vedie k deštrukcii tukových buniek a ich nahradeniu spojivovým tkanivom;
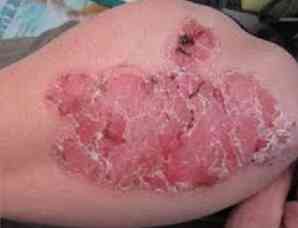 bromoderma - typ liečebnej dermatózy, ktorý sa vyskytuje v dôsledku akumulácie brómu v tkanivách;
bromoderma - typ liečebnej dermatózy, ktorý sa vyskytuje v dôsledku akumulácie brómu v tkanivách;- gangréna - smrť tkaniva;
- vegetačný pemfigus je jednou z foriem pemfigu, v ktorom sa po otvorení bubliniek tvoria na dne erózie malé rastu;
- mykobakteriálna kožná infekcia - kožné lézie patogénnych húb;
- Clostridiálna infekcia kože - závažný zápal kože spôsobený klostridiou;
- trofické poruchy - patologická koža spôsobená poruchami výživy;
- pustulózna psoriáza - najnáročnejšia forma psoriázy, v ktorej sú bublinovité serózne purulentné elementy.
komplikácie
Pyoderma gangrenosum je najčastejšie sprevádzané komplikáciami ako:
- polyneuritida - viac lézií periférnych nervov;
- lymfangitída - zápal lymfatických ciev.
liečba pyoderma gangrenous
Liečba pyodermálnej gangrény začína elimináciou alebo korekciou choroby, proti ktorej sa objavila. Zároveň ovplyvňujú výsledné vredy - cieľom liečby je:
- zmiernenie zápalových prejavov;
- úľava od bolesti;
- oprava kože.
Liečba môže byť všeobecná a lokálna.
Na základe všeobecnej terapie sú tieto účely:
- hormonálne lieky;
- antibakteriálne liečivá;
- cytostatiká;
- imunosupresíva;
- imunoglobulín.
Tiež je znázornené vykonávanie plazmaferézy - čistenie krvi z toxických látok pomocou špeciálnych zariadení..
Ako miestne ošetrenie sa vykonáva:
- liečba vredov s antiseptickými roztokmi;
- vyčistenie povrchu vredov pomocou vibračno-turbulentných kúpeľov;
- aplikácia mokro-sušených obväzov roztokmi striebra, hormonálne prípravky.
prevencia
Keďže presné príčiny vývoja patológie nie sú známe, neboli vyvinuté špecifické preventívne opatrenia..
Vzhľadom na existujúcu imunitnú teóriu je možné znížiť riziko vzniku gangrénovej pyodermy tým, že sa zabráni vystaveniu patogénnych faktorov opísaných vyššie imunitnému systému - fyzickému, chemickému, infekčnému a podobne..
Kvôli dedičnému zázemiu tejto choroby je potrebné vykonať skoré vyšetrenie ľudí, ktorých príbuzní už boli diagnostikovaní pyoderma gangrenosum..
Je dôležitéVeľmi dôležité sú preventívne vyšetrenia, ktoré pomôžu identifikovať skoré prejavy pyoderma gangrenosum..
výhľad
Prognóza pyodermy gangrenosum je veľmi odlišná - závisí od primárnej patológie, proti ktorej sa objavila opísaná choroba. Vo všeobecnosti sú výsledné vredy liečiteľné, na mieste ich vzniku, proces reepitelnosti pomerne rýchlo.
Prognóza sa zhoršuje za takých okolností, ako sú:
- vývoj komplikácií;
- samošetrenie vredov pochybnými "ľudovými metódami" - kauterizácia, liečba domácimi masťami atď..
Kovtonyuk Oksana Vladimirovna, lekárka, chirurg, konzultant lekár


 úplný krvný obraz - určený výrazným zvýšením počtu leukocytov so zmenou leukocytového vzorca na ľavej strane a zvýšením ESR;
úplný krvný obraz - určený výrazným zvýšením počtu leukocytov so zmenou leukocytového vzorca na ľavej strane a zvýšením ESR; bromoderma - typ liečebnej dermatózy, ktorý sa vyskytuje v dôsledku akumulácie brómu v tkanivách;
bromoderma - typ liečebnej dermatózy, ktorý sa vyskytuje v dôsledku akumulácie brómu v tkanivách;